
The requested URL /topic.htm was not found on this server.
Клинически острый мастоидит проявляется субъективными и объективными признаками.
К субъективным симптомам в первую очередь относятся спонтанные боли позади ушной раковины в области сосцевидного отростка. Интенсивность этих болей может быть различной. Они возникают нередко в самых начальных стадиях мастоидита, когда еще нет в отростке глубоких патолого-анатомических изменений, когда еще чаще всего возможно выздоровление. Поэтому в этом периоде спонтанная боль не имеет еще решающего значения.
Причиной этого симптома является переход воспалительного процесса из барабанно-антральной полости на периост непосредственно по сосудам.
Воспалительный же процесс в самой клетке, как известно, не обусловливает болезненности, ибо там нет нервов.
В позднейших стадиях спонтанные боли носят более постоянный характер, становятся более интенсивными, хотя могут иметь и интермиттирующий характер.
Из сосцевидного отростка боли могут иррадиировать в затылок, распространяться на всю половину головы, захватывать область глаза или зубов.
Спонтанные боли в поздних стадиях мастоидита имеют важное значение, так как они указывают на более глубокие патологоанатомические изменения.
При надавливании или постукивании на различных участках сосцевидного отростка болезненность обычно значительно усиливается. Она может быть то более разлитой, то более или менее локализованной.
В последнем случае этот симптом может иметь некоторое тоническое значение, указывая иногда на преимущественную локализацию процесса в том или ином участке сосцевидного отростка.
Наибольшая чувствительность при надавливании обычно отмечается либо на тех местах, где большие пневматические клетки расположены поверхностно, либо на местах выхождения сосудов через наружный кортикальный слой изнутри сосцевидного отростка к периосту.
Характерными в этом отношении являются fossa mastoidea, пронизанная большим количеством сосудов и покрывающая antrum, и верхушка сосцевидного отростка, где помещаются обычно большие терминальные клетки.
При значительном распространении клеток болезненность при надавливании бывает еще и в области emissarii mastoidei и у корня скулового отростка. Бывают случаи, когда спонтанная и при надавливании болезненность выражены слабо или вовсе отсутствуют.
Однако, Л.Т. Левин[110] настаивает на том, что в случаях достоверных мастоидитов при умелом надавливании болезненность выявляется, как правило.
При этом необходимо пользоваться сравнительным исследованием, надавливая с одинаковой силой на симметричные участки обоих сосцевидных отростков.
Болезненность при надавливании, собственно говоря, должна быть отнесена к объективным симптомам, так как она выявляется, особенно у детей, болезненной гримасой лица (на что следует постоянно обращать внимание при исследовании). Только ради удобства этот симптом описывается обычно наряду с симптомом спонтанной болезненности.
Следующим субъективным симптомом, описанным впервые A. Scheibe, является симптом пульсации или постукивания.
Он заключается в том, что больные ощущают в сосцевидном отростке пульсацию, синхроничную с пульсом.
Ощущение подобных пульсаций A. Scheibe связывает с наличием эмпиемы, ибо в таких случаях слизистая оболочка пневматических клеток с пульсирующими в ней расширенными сосудами сдавливается между костью и стоящим под повышенным давлением экссудатом. Ощущение пульсации, однако, возникает уже в первые дни появления острого отита, вследствие гиперемии слизистой оболочки барабанной полости и повышенного давления в ее сосудах. Поэтому и этот симптом имеет значение лишь в более поздних стадиях, не ранее двух недель от начала острого отита (Weichmann), указывая на скопление гноя в сосцевидном отростке.
Субъективный симптом пульсации может быть превращен в объективный, если предложить больному вслух сосчитывать ощущаемые им удары и одновременно контролировать совпадение счета больного с ударами пульса.
Лихорадка, являющаяся следствием всасывания токсинов, при мастоидитах носит характер continua.
Обычно температура не поднимается выше 38°. Более высокая температура указывает на неблагоприятное течение процесса и характеризует высокую вирулентность инфекции.
Только у детей температура в 39-40° и выше представляет более частое явление. Наоборот, у стариков температура может быть нормальной. Это находится в связи с состоянием пневматизации сосцевидного отростка и степени его васкуляризации.
Компактные сосцевидные отростки, сосцевидные отростки с толстым кортикальным слоем, обычно плохо васкуляризированные, представляют худшие условия для всасывания токсинов, а, следовательно, и для выявления температурной реакции.
Повышение температуры в течение острого отита через некоторое время после понижения ее, если для этого нет никаких других причин, должно быть поставлено в связь с заболеванием сосцевидного отростка.
В некоторых случаях во все время течения мастоидита температура может оставаться субфебрильной. Хотя отсутствие температуры и не говорит против мастоидита, однако, этот симптом имеет большое значение в общей картине заболевания.
Степень выраженности субъективных симптомов - боли и лихорадка, наряду со степенью интоксикации, обычно определяет интенсивность таких общих симптомов, как головные боли, особенно, по ночам (P. Stenger), плохой сон, сонливость, отсутствие аппетита, бледность, вялость, общее тяжелое состояние, нередко приковывающее больных к постели.
В иных случаях эти общие симптомы настолько слабо выражены, что больные не покидают своих обычных занятий.
При описании объективных симптомов следует прежде всего остановиться на профузном гноетечении. Обильное гноетечение из барабанной полости бывает только в начале острого гнойного отита, а затем гноетечение постепенно уменьшается.
С вовлечением же в процесс клеток сосцевидного отростка оно вновь значительно увеличивается. Выделения становятся столь обильными, что стоит только очистить наружный слуховой проход от гноя, как тотчас появляются все новые и новые порции его. Впечатление таково, что имеется добавочный резервуар гноя, помимо барабанной полости, ибо эта последняя такого количества гноя не могла бы вместить.
Со стороны барабанной перепонки обращает на себя внимание долго длящаяся интенсивная ее гиперемия, утолщение, выпячивание. В некоторых случаях в задне-верхнем квадранте барабанной перепонки появляется сосковидное выпячивание, более или менее препятствующее свободному оттоку гноя.
Понижение слуха типа поражения звукопроводящего аппарата при вовлечении в процесс сосцевидного отростка еще более усиливается, особенно при профузном гноетечении. Однако, степень снижения слуха не может указывать на силу и степень заболевания, сосцевидного отростка.
Прочие объективные признаки мастоидита, имеющие весьма важное значение, являются, собственно говоря, выражением экстерриторизации процесса за пределы сосцевидного отростка в мягкие покровы его.
Экстерриторизация воспалительного процесса из сосцевидного отростка может совершаться также через corticalis interna в сторону содержимого черепной полости.
Тогда возникают различные эндокраниальные заболевания, описанию которых в настоящем руководстве отведена отдельная глава.
Выше уже было отмечено, что вследствие сосудистых связей, даже в ранних стадиях мастоидита, вовлекается в процесс периост сосцевидного отростка.
Вначале в периосте появляется отечность, приводящая к его утолщению. Эти изменения касаются одинаково наружного периоста и периоста, покрывающего переднюю стенку сосцевидного отростка, являющуюся в то же время задне-верхней стенкой слухового прохода. Непосредственно под нею лежит antrum.
Вследствие перехода воспаления по сосудам с полостей сосцевидного отростка на задне-верхнюю стенку слухового прохода, происходит сужение просвета костной части наружного слухового прохода или как бы опущение задне-верхней стенки.
По мере развития патолого-анатомических изменений в периосте (инфильтрация) в более поздних стадиях сужение слухового прохода еще более увеличивается.
Симптом опущения задне-верхней стенки в костной части наружного слухового прохода описан впервые, как признак, имеющий важное патогномоничное значение при мастоидите, Schwartze и назван его именем.
При локализации воспалительного процесса в аттике и затруднении из него оттока может возникнуть также опущение верхней стенки костного слухового прохода, ибо эта стенка является в то же время латеральной стенкой аттика.
В дальнейших стадиях мастоидита может образоваться фистула в кости с опорожнением гноя под периост. Тогда еще больше суживается просвет слухового прохода вплоть до полной невозможности произвести отоскопию.
И, наконец, в последующем на соответственных участках могут образоваться свищи через всю толщу мягких тканей.
Описанный симптом Schwartze является одним из наиболее надежных признаков острого мастоидита; однако, следует иметь в виду, что нередки случаи, когда он отсутствует.
Аналогично с только что описанными процессами протекают воспалительные явления и на наружной поверхности сосцевидного отростка.
И здесь возможны изменения от легких степеней отечности периоста до более или менее значительной инфильтрации всех мягких тканей, образования субпериостального абсцесса и наружных свищей.
На первых этапах при наружном осмотре можно найти небольшое припухание мягких прокровов, особенно в области fossa mastoidea, сглаживание контуров сосцевидного отростка, сглаживание заушной кожной складки у места прикрепления ушной раковины.
 |
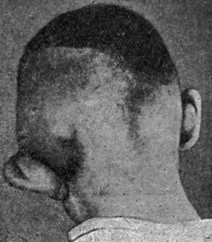 |
Рис. 1. Оттопыривание ушной раковины и смещение ее книзу при остром мастоидите. Вид спереди (по С.М. Компанейцу). |
Рис. 2. То же. Вид сзади (по С. М. Компанейцу). |
Путем поверхностной пальпации в это время определяется нечеткость контуров кости и утолщение периоста.
Позже, когда увеличивается гиперемия и инфильтрация мягких тканей, припухание сосцевидного отростка может достигнуть таких степеней, что оно оказывает влияние на положение ушной раковины.
Ушная раковина оттопыривается кпереди и смещается чаще несколько книзу, а иногда и кверху (рис. 1 и 2).
Пальпаторно определяется большая или меньшая пастозность мягких тканей, а при большой инфильтрации - более или менее значительная плотность припухлости.
При прорыве гноя из сосцевидного отростка под периост в область fossa mastoidea припухлость увеличивается еще больше. Кожа в области припухлости гиперемирована, лоснится; оттопыривание ушной раковины и смещение ее книзу достигают крайних степеней. При обильном скоплении гноя субпериостальный абсцесс, отслаивая мягкие ткани, может распространяться кзади до затылочной кости и кпереди на область скулового отростка. При пальпации в таких случаях обнаруживается ясная флюктуация опухоли. Налицо субпериостальный абсцесс, который в картине мастоидита является одним из наиболее достоверных признаков. В конце - концов, и здесь возможно образование свища (рис. 3).
Наружный осмотр и пальпацию сосцевидного отростка всегда надо проводить по сравнительному методу. Исследуемый отросток сравнивается со здоровым отростком. Осмотр обоих сосцевидных отростков одновременно производится сзади больного. Ненормальное положение ушной раковины отмечается путем сравнительного осмотра обеих ушных раковин как спереди, так и сзади.
Сравнительная пальпация производится кончиками слегка согнутых четырех пальцев обеих рук путем равномерного поглаживания обоих сосцевидных отростков сверху вниз, стоя позади больного или наклонив голову сидящего vis-a-vis больного к себе на колени. В последней позе удобно также одновременно осматривать оба сосцевидных отростка.
Перечисленные субъективные и объективные признаки характерны, для большинства так наз. типичных форм острого мастоидита. В различных случаях они могут в большей или меньшей мере варииро-вать как количественно, так и по степени выраженности.
На основании совокупности этих признаков при тщательно собранном анамнезе в большинстве этих случаев распознать мастоидит не трудно.
Иногда мастоидит безошибочно распознается на основании лишь одного ясно выраженного, но наиболее достоверного симптома, напр., при наличии наружного свища или субпериостального абсцесса. Однако, в некоторых случаях именно вследствие избыточно выраженных симптомов, могут возникнуть более или менее серьезные диференциально-диагностические трудности.
Чаще всего приходится дифференцировать между острым мастоидитом и наружным отитом (фурункулом слухового прохода).
Фурункул слухового прохода может сопровождаться значительным припуханием мягких тканей позади уха, болезненностью при надавливании на сосцевидный отросток, значительным сужением слухового прохода, а иногда и полным закрытием его просвета.
При такой картине это заболевание очень напоминает картину выраженного мастоидита.
Особенные трудности при дифференциальной диагностике этих заболеваний, носящих название псевдомастоидитов (Herrmann,[64] В. И. Воячек), от настоящих мастоидитов, по Herrmann'y. бывают тогда, когда, во-первых, наряду с псевдомастоидитом имеется острое воспаление среднего уха, во - вторых, когда не удается видеть барабанную перепонку, и в случаях, когда при незатронутой барабанной перепонке и до этого заболевания существовала тугоухость, и, в-третьих, когда при наличии псевдомастоидита имеется изолированный мирингит.
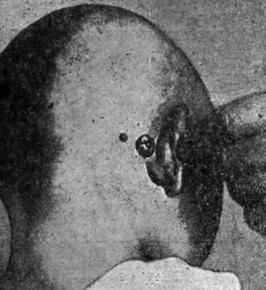 |
Рис. 3. Свищ на сосцевидном отростке при остром мастоидите (по С.М. Компанейцу). |
В общем для отличия псевдомастоидита от мастоидита руководствуются следующими признаками.
При otitis externa болезненность усиливается при откусывании пищи и жевании, при потягивании за ушную раковину и при надавливании на козелок; слуховой проход при этом заболевании сужен в хрящевой части, в то время, как при мастоидите - в костной.
Сужение слухового прохода при мастоидите возникает обычно на 3-4 неделе от начала заболевания, а при псевдомастоидите гораздо раньше.
Слух обычно больше страдает при мастоидите; при псевдомастоидите он может оставаться нормальным.
При мастоидите продувание через катетер сопровождается свистом от прохождения воздуха сквозь перфорацию в барабанной перепонке или крепитационными звуками (при наличии в барабанной полости экссудата), а при псевдомастоидите получается обычный дующий шум.
Припухлость позади уха при псевдомастоидите примыкает непосредственно к ушной раковине и по мере удаления кзади постепенно исчезает, а при мастоидите она более или менее равномерно распределяется по всему отростку; при otitis externa на месте давления остается ямка.
Однако, все эти признаки могут оказаться мало надежными и тогда приходится выяснять диагноз либо пробным лечением наружного отита, либо, если припухлость позади уха флюктуирует, пробной инцизией.
Для псевдомастоидита характерно обнаружение после инцизии и опорожнения гноя неповрежденного периоста сосцевидного отростка. Для настоящих же мастоидитов, как указывалось выше, характерно скопление гноя под периостом.
Помимо подобных случаев, еще большие трудности для распознавания представляют случаи, отличающиеся бедностью клинического симптомокомплекса. При весьма незначительных явлениях, нередко при полном отсутствии наружных изменений, при весьма слабо выраженных субъективных признаках, в сосцевидном отростке может протекать воспалительный процесс с большими разрушениями.
Это нередко самые опасные формы острых мастоидитов. О них более подробно речь будет ниже. Сейчас же важно отметить, что все эти трудно распознаваемые, но в то же время опасные для жизни, случаи явились причиной разработки целого ряда вспомогательных средств и методов исследования.
К вспомогательным средствам относятся:
1. Перкуссия сосцевидного отростка (Korner und von Wild[65]), которая иногда оказывает значительную помощь при распознавании мастоидита.
Этот метод имеет значение именно для тех случаев, которые не сопровождаются наружными изменениями, а также спонтанной и при надавливании на сосцевидный отросток болезненностью.
Особенно ценен этот метод, когда в процессе наблюдения больного обнаруживается до того отсутствовавшая абсолютная тупость перкуторного тона.
Возможно также сравнение перкуторного тона при перкуссии на симметричных местах обоих сосцевидных отростков. Но в этом случае ценность метода снижается, так как различие перкуторного тона на обеих сторонах может зависеть от различия структуры обоих отростков.
Steurer[66] рентгенологически мог обнаружить с обеих сторон одинаковые или почти одинаковые по своей структуре сосцевидные отростки лишь у 527 из 737 больных.
Таким образом, почти в 1/3 всех случаев структура обоих сосцевидных отростков бывает различной.
2. В дополнение к описанному способу перкуссии, Л. Т. Левин[67] предлагает свой метод так называемой субъективной перкуссии.
Метод состоит в том, что разницу перкуторного тона на соответственных местах сосцевидного отростка выслушивает не исследователь, а сам больной. На больной стороне исследуемый слышит более тупой звук. Конечно, больной должен быть осведомлен о том, что от него требуют при этом исследовании.
Автор отмечает почти полную безошибочность этого метода и огромный процент корреляции результатов этого исследования, с находками на операционном столе.
Метод субъективной перкуссии, по Л. Т. Левину, имеет некоторые преимущества перед объективной перкуссией (по Korner'у и v. Wild'y).
При субъективной перкуссии не требуются столь сильные постукивания, которые невозможны при болезненности сосцевидного отростка, и далее, субъективная перкуссия может быть проведена в шумной комнате (так как больной воспринимает звук через кость), в то время как для объективной перкуссии необходима тишина.
Однако, и при этом методе должны, очевидно, учитываться известные ошибки, в связи с нередко наблюдающейся разницей строения обоих сосцевидных отростков.
3. Способ "параллельной аускультации" пo Dahmer'y[68] близко примыкает к предыдущим двум. Он состоит в следующем.
Два фонендоскопа ставят на оба сосцевидные отростка. В уши врача от каждого фонендоскопа вводится по одной резиновой трубке таким образом, что левым ухом выслушивается правый сосцевидный отросток, а правым ухом - левый. На голову исследуемого ставится, звучащий камертон.
При этом из того сосцевидного отростка, где имеется гной, тон слышится притупленным.
4. Просвечивание - диафаноскопия сосцевидного отростка с целью выявления его заболевания производится двояко:
а) По V. Urbantschitsch'y и А. Н. Andrews'y. источник света помещается у задней поверхности сосцевидного отростка. Через широкую ушную воронку осматривается задняя стенка наружного слухового прохода. Нормальный отросток при этом просвечивает, а на больной стороне отмечается затемнение.
б) По Dientenfass'y- источник света в виде маленьких электрических, ламп из так наз. холодного стекла вводится в оба наружных слуховых прохода. На здоровой стороне на поверхности сосцевидного отростка при этом появится красное просвечивание, в то время, как на больной будет затемнение.
Исследование в обоих случаях производится в темной комнате..
И при этом методе разница в структуре сосцевидных отростков может оказать влияние на результаты исследования. Так, может получиться затемнение на здоровой стороне, если отросток имеет компактную структуру.
5. Рентгенография. Как известно, этот метод исследования основан на неодинаковой проницаемости для рентгеновских лучей различных тканей при их нормальном и патологическом состоянии.
Различная проницаемость тканей запечатлевается на светочувствительных фотографических пластинках или пленках в виде теней большей или меньшей интенсивности. Чем хуже та или иная ткань проницаема, тем гуще соответствующая ей тень, тем светлее она на негативах и тем темнее на позитивах.
В отиатрии этот метод начали разрабатывать сравнительно недавно и вводили в клинику постепенно, так как в его развитии необходимо было преодолеть ряд необычайных трудностей.
Не говоря о технических трудностях, в последнее время устраненных новейшими усовершенствованиями аппаратуры, трубок и пленок, необходимо указать на трудности, связанные с особой, чрезвычайно сложной конфигурацией и структурой височной кости и ее положением в черепе.
Нет такой позиции, при которой возможно было бы получить на рентгенограмме весь сосцевидный отросток, а тем более височную "ость целиком изолированными, без большего или меньшего наложения теней с соседних костей.
"Нет ни одного направления", говорит Я. Г. Диллон,[69] "в котором не пытались бы сделать снимок".
Из множества предложенных до сих пор способов рентгенографии височной кости, вполне заслуженным признанием, как наиболее простые и как наиболее отвечающие требованиям клиники, пользуются способы Schfiller'a, Sonnenkalb'a, Stenvers'a, Mayer'a (Я. Г. Диллон,[69] С. И. Вульфсон,[70] Тальпис,[71] Т.П. Троицкая - Трегубова,[72, 73] Р. Н. Шарлай[74]).
Кроме этих способов, применяются способы Jansen'a, Kuhne и Plagemann'a для одномоментной рентгенографии обоих сосцевидных отростков (подробности см. в статье И. Г. Шлифера, Т. 1, часть I, стр. 579).
В начальных стадиях мастоидита на рентгенограммах находят легкую степень вуалирования пневматической системы и некоторую нечеткость клеточных контуров, зависящие от скопления экссудата и припухания слизистой оболочки.
В дальнейшем эти явления нарастают, давая более интенсивное вуалирование с еще большим смазыванием перегородок между отдельными клетками.
Еще позже появляются гомогенные участки интенсивного вуалирования с потерей границ между клетками; такая картина соответствует очагам расплавления кости в определенной клеточной группе (Троицкая-Трегубова). На рентгенограммах могут обнаруживаться также нарушения целости в lamina corticalis interna et externa.
При оценке рентгенограмм надо, однако, иметь в виду, что легкие степени вуалирования может давать уже одна гиперемия слизистых оболочек воздухоносных клеток, даже и не содержащих экссудата, и, что наличие экссудата, даже гнойного, без утолщения слизистой оболочки может не давать никаких изменений на рентгенограмме (С. И. Вульфсон).
Вообще говоря, те или иные изменения на рентгенограмме всегда должны трактоваться в строгом соответствии и связи со всеми прочими клиническими данными.
Рентгенография является лишь хорошим дополнительным, подробным, но отнюдь не решающим методом исследования.
Важно указать на то, что однократное рентгенисследование почти всегда дает очень мало для решения диагностических, а тем более прогностических вопросов.
Лишь тогда возрастает значение метода рентгенографии, когда она может указать на динамику протекающих в отростке процессов, а это осуществимо при так наз. серийных исследованиях.
Для правильной трактовки патологических изменений по рентгенограмме важно также сравнить картину больного сосцевидного отростка во здоровой стороной.
Некоторые авторы (Winkler, С. И. Вульфсон, Р. И. Шарлай) считают это обязательным во всех случаях.
В последнее время все чаще и чаще делаются попытки отыскать вспомогательные средства для диагностики и прогноза (особенно неясных форм) мастоидитов в различных реакциях крови.
6. Лейкоцитарная картина крови при мастоидитах. Из иностранных авторов, интересовавшихся этим вопросом, можно указать на A. Roseno,[75] Hesse,[76] A. Kumpfa,[77] Else Levy[78]; в нашей литературе укажем на работы В.Е. Перекалина,[79] С. Ф. Андрианова,[80] С.П. Яхонтова[81].
При мастоидитах обычно отмечают в большей или меньшей степени увеличение числа лейкоцитов (повышенный лейкоцитоз) и нейтрофилию.
Наряду с этим число лимфоцитов умеренно уменьшается (В. Е. Пеекалин). Более значительная лимфопения, а также отсутствие эозинофилов указывают на тяжесть заболевания, дающего плохой прогноз. (В.Е. Перекалин, М. С. Розенблат,[82]Е. Levy, Urbantschitsch).
Еще большее значение в клинике мастоидитов имеет оценка регенеративных сдвигов крови; в этой связи представляют интерес: выводы С. Ф. Андрианова и С. П. Яхонтова.
Сдвиг лейкоцитарной формулы влево по Arneth-Schilling'y, характеризующийся увеличением числа молодых форм белой крови - палочковидных и юных - вплоть до появления миэлоцитов, указывает на наличие гнойного очага.
Степень сдвига параллельна тяжести заболевания. При выздоровлении лейкоцитарная формула приближается к норме. Поэтому динамика изменений белой крови при мастоидитах при многократных исследованиях может дать указания на динамику развития процесса в сосцевидном отростке, на темпы этого развития и отчасти на угрозу или возникновение осложнений.
Чем больше влево сдвиг, тем тяжелее заболевание и тем хуже прогноз, если одновременно имеется лимфопения и анэозинофилия. По Шиллингу,[83] "нейтрофилия с резко выраженным гипер- или, что бывает реже, гиполейкоцитозом и ясным регенеративным сдвигом говорит за септические процессы (и против других заболеваний), особенно, за скрытое образование абсцесса (мастоидит и друг.)". Е. Ф. Орлова и А. X. Миньковский[84] полагают, что увеличение числа моноцитов при пониженном или нормальном числе лимфоцитов могут указывать на развитие опасных осложнений при мастоидите.
Именно вследствие этого при неясных формах мастоидита, при так наз. латентных мастоидитах (см. ниже) многократное исследование крови иногда приобретает решающее значение для установления диагноза и выбора метода лечения.
Однако, бывают случаи, когда в силу каких-либо неизвестных причин картина крови не обнаруживает никаких или почти никаких изменений.
В клинике С. М. Компанейца (Харьков), где многократное исследование крови обязательно во всех случаях острых мастоидитов, мне приходилось наблюдать, иногда даже при достаточно выраженной клинической картине, полное отсутствие каких бы то ни было изменений в крови. В большинстве же случаев и на материале клиники С. М. Компанейца можно отметить важное диагностическое и прогностическое значение картины белой крови.
Оценивая значение белой крови в диагностике мастоидитов, необходимо полностью согласиться с Шиллингом и заключить его словами: "картины крови должны рассматриваться только в связи с общими клиническими данными; тогда они часто бывают весьма ценными или даже решающими. Ясно выраженный и надежный клинический симптом другого рода никогда не может быть обесценен отрицательным результатом исследования крови, точно так же, как ясна выраженная картина крови не должна недооцениваться при отсутствии других клинических симптомов".
Надо, конечно, при оценке результатов исследования крови (гемограмм) в каждом отдельном случае учитывать также и другие заболевания, которые могут одновременно влиять, иногда в прямо противоположном смысле, на картину крови. Напр., при сочетании мастоидита с брюшным тифом, дающим, как известно, лейкопению, лейкоцитоз может быть ничтожным или он вовсе отсутствует; при скарлатине с появлением мастоидита эозинофилия исчезает и т. д.
По сравнению с температурной реакцией, надо думать, на основании литературных данных и опыта клиники С. М. Компанейца, что картина белой крови является более тонким, более чувствительным реагентом.
7. Реакция оседания эритроцитов (РОЭ). При усиленном распаде белков в организме и последующем поступлении продуктов распада в кровь возрастает скорость оседания эритроцитов.
Этот феномен большинство авторов, в согласии с Hober'ом, Fahraeus'ом и Linzenmeier'ом, объясняют изменением электрического заряда эритроцитов.
По данным этих авторов, эритроциты нормально имеют отрицательный заряд. Отталкиваясь в силу этого друг от друга, они постоянно находятся в плазме во взвешенном состоянии. При распаде же белков в кровь поступают вещества, заряженные положительно. Вследствие адсорбции этих веществ отрицательный заряд эритроцитов падает или вовсе исчезает, в результате чего наступает ускорение РОЭ.
Эти теоретические предпосылки и легли в основу применения данной реакции в клинике мастоидитов.
Эта реакция, однако, еще не нашла в наших клиниках столь широкого применения, как при целом ряде других заболеваний, например при tbc. Ей в нашей специальной литературе посвящены лишь единичные работы,
А.П Цукерман[85] нашел, что РОЭ при мастоидитах оказывается значительно ускоренной. Исследуя по методу Панченковой, автор получил среднюю скорость РОЭ при мастоидитах равной 42,5 мм (от 25 до 60 мм) Несколько более высокие цифры получались при возникновении внутричерепных осложнений, особенно на sinus'e. В некоторых случаях скорость РОЭ при острых отитах была выше, чем при мастоидитах. Поэтому автор не придает этой реакции диференциально-диагностического значения.
На течение реакции, невидимому, существенное влияние оказывает интенсивность процесса.
Скорость оседания эритроцитов меняется в зависимости от течения воспалительного процесса.
Поэтому и в данном случае лишь многократные, так наз. сериальные исследования позволяют выяснить дальнейшие тенденции развития процесса, указывают прогноз и определяют образ действий у постели больного.
При ускорении РОЭ прогноз ухудшается. При замедлении этой реакции возможно обратное развитие процесса, выздоровление.
А.П. Цукерман не нашел какого бы то ни было параллелизма между РОЭ и лейкоцитозом, а также между РОЭ и лейкоцитарной формулой. Автор считает наиболее чувствительной реакцию оседания эритроцитов.
В то же время С. П. Яхонтов[81] на своем материале мог отметить, что ускорение оседания эритроцитов нарастает параллельно сдвигу лейкоцитарной формулы по Arneth-Schilling'y.
С.М. Вигдергауз и А.Р. Шустер[86] также в большинстве своих случаев при мастоидитах находили РОЭ ускоренной.
После операции эти авторы, так же, как и А.П. Цукерман, обнаруживали еще большее, чем до операции, ускорение оседания эритроцитов, которое затем лишь постепенно падало до нормы.
На скорость оседания эритроцитов могут оказывать влияние многие заболевания и рефлекторно различные физиологические состояния организма, что надо иметь в виду как при исследовании РОЭ, так и при оценке ее результатов.
Этим оправдывается необходимость каждый раз брать у больных для исследования кровь в одни и те же часы, по возможности при одинаковых физиологических состояниях (до еды, или после еды и т. д.).
Методика РОЭ. Наиболее простая методика предложена С.Д. Балаховским[87].
Для выполнения этой реакции необходимы :
1. Игла Франка.
2. Градуированная до 50 или до 100 мм капиллярная пипетка, снабженная микрометрическим насасывающим винтом. Эта пипетка может быть заменена самодельной : берется обычная капиллярная трубка, длиною 15-17 см, диаметром приблизительно 1 мм; на один конец ее надевается толстостенная, плотно пригнанная резиновая трубка, длиною около 4 см. Внутренняя и наружная поверхности трубки смазываются глицерином, вследствие чего увеличивается герметичность соприкосновения с пипеткой и подвижность резиновой трубки вдоль стеклянной. Свободный конец резиновой трубки герметически закрывается небольшой стеклянной пробкой. На пипетке наносятся две отметки: одна соответственно высоте 50 мм, а другая - 100 мм от ее свободного конца.
Если пользуются самодельной не градуированной пипеткой, то необходимо иметь еще миллиметрическую линейку или миллиметровую бумагу.
3. Штатив, позволяющий установить пипетку в строго вертикальном положении.
4. 5% раствор нейтрального щавелево-кислого калия (антикоагулянт).
Техника исследования. В капиллярную трубку набирается 5% раствор щавелево-кислого калия, который тотчас же выливается. Уже одно смачивание этим раствором стенок капилляра достаточно для предотвращения свертывания крови. Вслед за этим иглой Франка производится укол в кончик пальца; появившаяся кровь (при этом нельзя производить надавливание с целью получения крови) набирается в пипетку. Поворотами микрометрического винта или в самодельной пипетке осторожным и постепенным стягиванием (конечно, не до конца) резиновой трубки в капилляр насасывается кровь до необходимого уровня.
Рекомендуется всегда набирать кровь до одного и того же уровня (либо до 50, либо до 100 мм).
По окончании взятия крови пипетка устанавливается в штативе и затем ведется наблюдение за оседанием эритроцитов. Отмечается время начала реакции.
Скорость оседания эритроцитов определяется через 15-30 или 60 минут высотою образовавшегося столба плазмы, или, по Linzenmeier'y, временем, необходимым для оседания эритроцитов.
РОЭ должна производиться всегда в приблизительно одинаковых температурных условиях (около 13°).
С.Д. Балаховский указывает на ряд весьма существенных преимуществ его методики, по сравнению со всеми ранее предложенными.
Нормально скорость оседания эритроцитов, по автору, колеблется между 4 и 12 мм.
8. Содержание кальция в крови при мастоидитах. Е. Vermes и S. Brugel[88] определяли содержание кальция в крови, имея в виду выявить возможные корреляции между различными состояниями сосцевидного отростка при мастоидитах и кальциевым зеркалом.
Как известно, нормально содержание кальция в крови является величиной постоянной, устойчивой. В среднем оно колеблется от 10 до 12 mg%; по Leicher'y - до 45 лет кальций в крови находится в количестве от 11 до 12 mg%, позже - от 10,6 до 11,2 mg%.
При острых отитах авторы нашли, что кальциево зеркало дает резкие колебания, как правило, обнаруживая повышение кальция. Это повышение авторы связывают с повышенной всасываемостью из костной системы кальциевых солей; оно соответствует процессам резорбции кальция, вследствие усиленной деструкции кости.
Однако, рентгенологически установлено, что повышение кальция в крови, наблюдающееся обычно уже на второй день болезни, не сопровождается наличием очагов костного процесса.
С другой стороны, иногда к моменту операции, когда, как известно, в большинстве случаев преобладают процессы аппозиции, новообразования кости, авторы наблюдали резко повышенное количество кальция.
Поэтому на основании кальциевого зеркала нельзя судить о состоянии сосцевидного отростка в смысле показаний к операции.
Повышенное содержание кальция в крови, быть- может, имело бы большее значение в таких случаях, где, кроме длительности заболевания, особенных показаний к операции нет. Впрочем, и в этих случаях этот симптом ни в коем случае не может иметь значение моносимптома.
Кроме того, обязательно надо иметь в виду те заболевания и состояния, которые одновременно могут влиять на содержание кальция в крови.
Вот те выводы, к которым пришли Е. Vermes и S. Brugel на основании своих исследований.
Эти авторы рекомендуют определять кальций в крови по методу de Waard'a.
Привожу описание этого метода по С.Б. Балаховскому[89].
А. Определение кальция в сыворотке. В центрофужную пробирку наливают 0,5-1 см3 сыворотки, к которой прибавляют 0,5 см3 насыщенного раствора щавелевокислого аммония. Через 30 минут эту смесь центрифугируют, после чего жидкость осторожно сливают, а осадок несколько раз подряд промывают водой (2-3 см3) и вновь осаждают центрифугированием.
По удалении воды осадок растворяют при подогревании до 50° на водяной бане в крепкой, не содержащей нитратов, азотной кислоте, разведенной пополам с водой.
Растворенный осадок титруют n/100 раствором КМnО4 до появления слабо розовой окраски, держащейся 2 минуты.
Б. Определение кальция в цельной крови. В платиновом тигле кровь в количестве 0,5-1,5 см3 сначала высушивают на слабом огне, а затем сжигают до полного озоления. В случае необходимости прибавляют 1-2 капли НСl, которую затем выпаривают.
Золу растворяют несколькими каплями разведенной НСl. Раствор переливают в центрофужную пробирку; платиновый тигель несколько раз смывают дестиллированной водой, которая сливается в эту же пробирку.
Если же при сжигании крови, вследствие неполного сгорания, остается уголь, то его несколько раз экстрагируют небольшими количествами разведенной НСl, которую пипеткой переносят в пробирку, а затем вновь продолжают сжигание.
В общем примененное количество разведенной НСl не должно превышать 1 см3. К полученному раствору прибавляют 0,5 см3 насыщенного раствора щевелевокислого аммония, после чего ставят на кипящую водяную баню. Затем вводят в пробирку по каплям до появления запаха крепкий аммиак и осторожно подкисляют ледяной уксусной кислотой.
Спустя полчаса после остывания центрифугируют. Жидкость осторожно удаляют из пробирки, а оставшийся осадок повторно, с последующим центрифугированием, промывают водой (2-3 см3).
К промытому и освобожденному от воды осадку для растворения прибавляется смесь крепкой азотной кислоты и воды в равных количествах. Растворение протекает при подогревании до 50° на водяной бане.
Полученный раствор титруют n/100 раствором КМпО4 до слабо розового окрашивания, длящегося в течение двух минут.
При вычислении результатов исходят из того, что 1 см3 перманганата, истраченного при титровании, соответствует 1 см3 n/1000 раствора кальция или 0,2 мг кальция; полученные количества каждый раз приводятся к 100 см3 крови.
9. Изменение содержания кальция в гнойных выделениях из уха при мастоидитах. Этот феномен J. Friesner и S. Roseno[90] предлагают как новое вспомогательное средство для диагностики мастоидитов, так как деструктивные процессы в кости сопровождаются увеличением содержания кальция в гнойных выделениях.
На большом клиническом материале авторы имели возможность обнаружить параллелизм между клинической картиной и изменениями содержания кальция в гною. В среднем увеличение кальция в гною достигает до 26,6 мг на 100 см3, в различных случаях колеблясь в пределах от 21 мг до 58 мг на 100 см3.
Авторы полагают, что определение кальция в гною может служить как абсолютное показание к операции.
Однако выше уже было указано, что наличие костного процесса само по себе не может служить показанием к операции, так как процесс в кости может излечиваться.
Это обстоятельство, между прочим, по мнению ряда авторов, умаляет значение также и пробной трепанации. Поэтому, очевидно, определение кальция в гною при диагностике мастоидитов может иметь значение лишь в связи со всею совокупностью клинических признаков.
Сфера применения этого метода, однако, ограничивается случаями, сопровождающимися гноетечением из уха. Больше значения, повидимому, он может иметь в неясных случаях при дифференциальной диагностике между мастоидитом и наружным отитом, сопровождающимся изменениями в области сосцевидного отростка.
Методика определения Са гноя по Kuttners'y и Cohens'у.
Необходимые реактивы:
1. Раствор сернокислого молибдена (18,75 g натриуммолибдена и 2,5 нормальной серной кислоты). Хранится в темной посуде с притертой пробкой.
2. 40% раствор хлористого олова в концентрированном растворе соляной кислоты. Тоже хранится в темной посуде с притертой пробкой. Для реакции берут одну объемную часть основного раствора в смеси с 200 частями дестиллированной воды. Неиспользованный раствор выливают, так как в разбавленном виде реактив не стойкий.
3. 7% раствор трихлоруксусной кислоты.
4. Слабо щелочной раствор фосфорнокислого натрия (равные части 2% фосфорнокислого натрия и 20% едкого натра).
Раствор центрифугируют или отстаивают в течение 24 часов, после чего для реакции применяют светлую, отстоявшуюся' жидкость.
5. Смесь 50% алкоголя с едким натром до получения слабощелочного раствора.
Так как определение кальция ведется колориметрическим путем, необходимо иметь наготове для сравнения два стандартных раствора: стандарт А,- эквивалентный 0,01 мг Са, и стандарт В - эквивалентный 0,005 мг Са.
Далее необходимы:
1. Пипетка, имеющая 100 делений, каждое из которых соответствует 0,2 см3; просвет пипетки должен быть достаточно широким для густого гноя.
2. Колориметр, лучше микроколориметр, требующий меньше материала и реактивов.
Техника исследования. В платиновый тигель пипеткой вносится 0,1 см3 гноя. Пипетку несколько раз смывают небольшими порциями воды, которую также сливают в тигель.
Вслед за этим производят сначала выпаривание, а потом сжигание гноя. После сжигания к охлажденному осадку приливают 7% раствор трихлоруксусной кислоты, малыми порциями которой последовательно несколько раз смывают стенки тигля. Общий объем образовавшейся смеси, однако, не должен превышать 1 см3.
Всю эту смесь переносят в пробирку, куда прибавляют 02 см3 щелочного фосфорно-кислого натра, а затем всю смесь оставляют на 1 час. После этого в течение трех минут производится центрифугирование. Жидкость сливают, последние капли убирают фильтровальной бумагой.
К осадку прибавляют 0,4 см3 реактива сернокислого молибдена; когда осадок растворится, приливают еще 0,5 см3 дестиллированной воды, а затем 0,1 см3 разведенного хлористого олова. Закрывают резиновой пробкой пробирку и вращают ее. Через 15 сек.-1 мин. реакция заканчивается.
Полученный раствор переносят пипеткой в градуированную тонкую пробирку колориметра (со стеклянной пробкой) и сравнивают со стандартом.
К раствору по каплям прибавляют дестиллированную воду до получения одинакового со стандартом цвета, после чего по скале отмечают уровень жидкости.
Если применяется стандарт В, то каждому делению скалы соответствует 0,1 мг Са в 100 см3 гноя, взятого для анализа. Таким образом, если выравнивание цвета наступило при 56 делениях, то это значит, что в 100 см3 исследованного гноя содержится 0,1х56= 5,6 мг Са.
Если же применяется стандарт А, то каждому делению скалы соответствует 0,05 мг Са в 100 см3 исследуемого гноя, т.е. при получении одинакового цвета при 56 делениях количество Са в 100 см3 гноя высчитывается путем умножения 0,05 X 56 = 2,8 мг Са.
В приведенном примере исследования была взята 0,1 см3 гноя. Если же взять 0,05 см3 гноя, то результат расчетов необходимо удвоить.
10. Удельный вес гноя. Впервые Hammerschlag, а затем и A. Forselles[91] обратили внимание на изменения удельного веса гноя в связи с распространением гнойного воспаления из барабанной полости на сосцевидный отросток и дальнейшим развитием процесса в этом последнем. По Hammerschlag'y, увеличение удельного веса гноя до 1045 и выше указывает на заболевание сосцевидного отростка. A. Forselles указывает, что в то время, как при отите удельный вес гноя равен 1032-1037, для мастоидита характерны более высокие цифры: 1042-1044.
И. В. Стрельчук[92] проверил эти данные на материале клиники Л.Т. Левина и обнаружил, что удельный вес гноя при отитах а мастоидитах колеблется приблизительно в одинаковых пределах.
Поэтому И.В. Стрельчук, в отличие от предыдущих авторов, не придает особого значения удельному весу гноя при диагностике и прогнозе мастоидитов.
Методика определения удельного веса гноя по A. Forselles'y. В смесь бензина с хлороформом, удельного веса 1020, вносится одна капля гноя, а затем к смеси прибавляется хлороформ или бензин до тех пор, пока капля гноя окажется во взвешенном состоянии, в равновесии.
Тогда удельный вес смеси будет равен удельному весу гноя. Этот метод исследования, понятно, неприменим при мастоидитах без гноетечения из уха.
11. Окраска гноя по Зейдергельму. Реакция Зейдергельма основана на различной окрашиваемости коллоидными красками гнойных клеток при различных состояниях их оболочки.
Если клеточная оболочка жизнеспособна, не нарушена - гнойные клетки коллоидными красками не окрашиваются. Чем больше нарушена клеточная оболочка, тем лучше окрашиваются гнойные клетки.
На жизнеспособность гнойных клеток, на состояние их оболочки оказывают влияние длительность воздействия токсинов и вирулентность инфекции. Поэтому, чем больше гнойных клеток окрашивается коллоидными красками, тем вирулентнее инфекция. Так как гнойные клетки вне организма в течение нескольких часов теряют жизнеспособность, то для исследования надо брать свежие порции гноя из самого очага; в случаях острых отитов и мастоидитов, после предварительного удаления гноя из наружного слухового прохода, берут свеже натекающие порции.
Техника реакции, такова: на предметное стекло наносится капля гноя, взятая платиновой петлей из очага, и затем смешивается с каплей краски, состоящей из равных частей 1% водного раствора трипанблау и конгорот; смесь накрывают покровным стеклом, излишек краски удаляют фильтровальной бумагой, после чего препарат готов для исследования под микроскопом.
Г.С. Билинкис[93] проверил данные Гессе, впервые применившего эту реакцию как вспомогательный метод для диагноза и прогноза острых отитов и мастоидитов.
Автор при этом нашел, что эта реакция действительно во многих случаях параллельна тяжести заболевания и вирулентности инфекции.
По Гессе, при развитии осложнений за несколько дней можно констатировать, что коллоидными красками окрашивается огромное большинство гнойных клеток.
Наряду с другими данными реакция Зейдергельма может иметь значение для решения вопроса об операции; прогностическое же ее значение ограничено, так как исход зависит не только от вирулентности инфекции, но и от состояния организма. Круг применения этой реакции, понятно, ограничивается случаями мастоидитов, сопровождающихся гноетечением из уха.
12. Наконец, к вспомогательным методам исследования следует также отнести пробную антротомию (М.Ф. Цытович, В. Е. Перекалин, Н. А. Паутов), хотя этот метод по сути своей сливается с лечебным.
Однако, как уже указывалось выше, и этот метод не решает окончательно вопроса о необходимости операции, так как даже резко выраженный рарефицирующий процесс в кости в конце концов может самоизлечиться (О. Mayer).
|
The requested URL /down.htm was not found on this server.