
The requested URL /topic.htm was not found on this server.
При ушных заболеваниях, зависящих от общих специфических острых или хронических инфекций и интоксикаций (дифтерит, малярия, сифилис и пр.), общее лечение, в первую очередь, должно быть направлено против основной общей инфекции или интоксикации. То же относится и к заболеваниям уха, зависящим от конституциональных заболеваний, расстройств обмена веществ и заболеваний эндокринной системы (диабет, подагра, Базедова болезнь и пр.) Но и в тех случаях, где процесс в ухе - воспалительного или невоспалительного характера - является как-будто чисто местным, общее терапевтическое воздействие на организм имеет огромное значение. Общая терапия может содействовать: укреплению всего организма и активации его тканей, улучшению крово- и лимфообращения, увеличению выделения токсинов, мобилизации резервных сил организма, усилению иммунно-биологического состояния его, улучшению нервной трофики, восстановлению нарушенного обмена веществ - и, таким путем, благоприятно влиять и на течение местного процесса. Среди мер общего воздействия на организм одно из первых мест занимает общий режим.
Общий режим составляют: достаточное и правильное питание, достаточный отдых, правильный режим работы, хорошие санитарно-гигиенические жилищные условия. Разрешение этих важнейших вопросов для здоровья, в частности и для лечения заболевания уха, стало возможным для трудящихся лишь в Советском Союзе.
Только в Советском Союзе получило массовое применение и стало доступным широким слоям трудящихся и климате- и курортолечение.
Это лечение имеет большое значение и при заболеваниях уха, Нередко, например, приходится видеть, как долго длящееся, плохо поддающееся местному лечению гнойное воспаление среднего уха быстро проходит на южном побережье Крыма и т.д. Эффект здесь складывается из различных моментов - в зависимости от характера курорта или лечебной местности. На юге, например, большое значение, помимо климата, имеет и прямое действие солнца; на морском побережье - морской воздух, купание и т.д. Немаловажное значение имеет при этом и психическое состояние больных, перемена обстановки, правильное питание, отдых.
Само собой понятно, что при направлении на курорт необходимо считаться не только с заболеванием ушей, но и с состоянием внутренних органов и верхних дыхательных путей. Но и сами заболевания ушей дают различные показания к выбору лечебной местности. Так, при рецидивирующих острых воспалениях среднего уха, как и при хронических и подострых воспалениях его, показан морской климат. Отосклеротики же обычно плохо переносят жаркий и морской климат, отмечая усиление субъективных шумов и ухудшение слуха. Для них показано пребывание в лесистой сухой, ровной или слегка возвышенной местности.
Солнцелечение, как наиболее общедоступная терапия, может применяться не только в специальных лечебных местностях, но и на месте постоянного пребывания, как в деревне, так и в городе (солярии), в жаркие летние месяцы.
Действие солнца является комплексным, зависящим от действия различных входящих в состав его радиации лучей и, возможно, от взаимного влияния биологических эффектов отдельных лучей. В целом- солнечный свет является могучим биологическим агентом, и от него может быть как польза, так и вред. Поэтому больные должны лишь постепенно увеличивать время своего пребывания на солнце, начиная с 5 до 15' - в зависимости от местности, времени года и пр. и от индивидуальных особенностей.
Специальное значение имеет солнцелечение при туберкулезном поражении уха, где это лечение, как и лечение других видов хирургического туберкулеза (Bernhard, Rollier и др.), является методом выбора (Cemach).
Из других физических методов общего лечения при заболеваниях уха применяется, главным образом, лечение искусственным светом и светотеплом.
Фототерапия в узком смысле слова применяется в виде облучения ультрафиолетовым светом (лампы Баха или Ессионека, угольнодуговой лампы), с целью активации организма, повышения его тонуса, улучшения питания и т.д. (подробнее о принципах и методике лечения ультрафиолетовым светом см. дальше). При рецидивирующих катаррах и затягивающихся гнойных воспалениях среднего уха, главным образом зависящих от экссудативного диатеза у детей, как и при плохо заживающих послеоперационных ранах, такое лечение, несомненно, часто оказывается полезным (Гордышевский). Обыкновенно проводят курс лечения в 10-15 сеансов, начиная со слабо-эритемной дозы. Такое лечение, являясь как бы суррогатом солнцелечения, имеет то преимущество, что оно возможно во всякое время дня и года и во всех местностях.
Светотеплолечение в виде общих световых ванн применяется, главным образом в случаях, когда желательно вызвать сильное потение (при островоспалительных процессах, транссудатах в среднем ухе, острых инфекционно-токсических заболеваниях слухового нерва). При таком способе лечения потение наступает при более низкой температуре, вызывает меньшую нагрузку для сердечно-сосудистой системы и легче переносится больными. Для той же цели применяются и общие суховоздушные ванны.
Общее водолечение в отиатрии имеет лишь ограниченное применение. Оно используется, главным образом, в виде холодных обтираний для закаливания организма при наклонности к "простуде" и к катаррам верхних дыхательных путей и ушей. Потогонные водолечебные процедуры (укутывание, русская баня) употребляются для той же цели, как и другие потогонные средства.
Общие медикаментозные средства (сердечные, потогонные, антиневралгические и пр.) применяются согласно общетерапевтическим принципам. В частности, необходимо указать, что применение потогонных и слабительных средств в начале воспалительных процессов в ушах часто оказывается полезным.
Специального психотерапевтического лечения требуют иногда истерические и невротические поражения уха (истерическая глухота, боли и т.п.). Не лишены психотерапевтического эффекта и другие способы лечения, в особенности физио-терапевтические. Такой эффект, с практической точки зрения, обычно желателен, а иногда - при тяжело протекающих или неизлечимых болезнях - и необходим. Но для правильной оценки результатов применяемого лечения должен быть правильно учтен момент этого психотерапевтического действия.
Биологические методы - в значительной степени новые, так наз. "активные" методы лечения, занимают уже видное место и в отиатрии.
Протеинотерапия. Лечение заключается в подкожном или внутримышечном введении различных белковых продуктов и препаратов, главным образом, из молока (стерильное молоко, лактин, казеозан и др.). При этом обнаруживается как общая реакция всего организма (повышение т - ры, усиление газообмена, гиперлейкоцйтоз и пр.), так и местная очаговая реакция, влияющие иногда благоприятно на течение патологического процесса (Schmidt). В последнее время доказано, что такой же эффект получается и при парентеральном введении и различных небелковых веществ (скипидар, ихтиол и др.).
Заключается ли суть действия во всех этих случаях в раздражении тканей вводимыми веществами или, в конечном счете, продуктами распада самих тканей, вызванного инъекциями, имеется ли при этом общая активизация пратоплазмы (Weichardt) или специальное раздражение костного мозга и ретикуло - эндотелиальной системы - все это окончательно еще не выяснено.
Протеинотерапия часто оказывается полезной при следующих заболеваниях уха: наружных отитах, вяло протекающих воспалениях среднего уха, начинающихся мастоидитах и т.д., т.е. во всех тех случаях, где желательно повышение сопротивления организма и усиление местной реакции (Alexander, Александровская и др.). В. некоторых случаях, повидимому, такая терапия способствует купированию воспалительного процесса. Далее, при протеинотерапии наблюдается уменьшение болевых ощущений в области очага, зависящее, по всей вероятности, от увеличения местной гиперемии и усиления пропитывания тканей. И, наконец, протеинотерапия способствует усилению свертываемости крови и уменьшению кровотечения (Александровская),
При инъекциях молока впрыскивают 5,0 куб. см в подкожную клетчатку верхней или нижней конечности или в область спины (под лопатку, в ягодицу) больного и повторяют инъекции через 1-2 дня, если необходимо, от двух до шести раз. Ихтиол применяется в виде 5% раствора по 1-3 куб. см внутримышечно (Зиновьев).
По некоторым авторам - эффект лечения при внутривенном введении препаратов коллоидального серебра (колларгол и др.) и красящих веществ (трипофлавин и др.) зависит от неспецифического раздражения организма, наподобие раздражения его при протеинотерапии.
Автогемотерапия. Лечение впрыскиваниями собственной крови, повидимому, в основном также зависит от неспецифического раздражения тканей. Возможно, однако, что тут имеется и некоторый момент специфичности, вследствие содержания в крови антител и антигенов (Лингварев, Смирнов и др.). Во всяком случае, автогемотерапия во многих случаях оказывается эффективной (Кутепов и др.) и показана тогда, когда и протеинотерапия. Преимущество автогемотерапии перед протеинотерапией заключается в том, что она везде возможна, не требует искусственных препаратов или несколько сложного приготовления стерильного молока и не вызывает никаких побочных явлений. Недостатком ее является необходимость интра-венозного вмешательства.
Техника применения автогемотерапии проста: из кубитальной вены высасывается в шприц 5,0 или, лучше, 10,0 куб. см крови и инъецируется под кожу живота, лопатки или бедра. Процедура должна происходить сравнительно быстро во избежание свертывания крови. Немедленно после инъекции необходимо промыть шприц.
Переливание чужой крови. Значительно более могучим терапевтическим средством является переливание крови.
Этот метод лечения в настоящее время имеет как общее значение, так и оборонное. Биологическое действие перелитой крови на организм больного складывается из различных моментов. В первую очередь, имеет значение субституирующая роль перелитой крови. С несомненностью доказано, что эритроциты перелитой крови сохраняют, по крайней мере временно, способность поглощать кислород и участвовать в газообмене. Одновременно перелитая кровь повышает кровяное давление. Таким образом, эта чужая кровь принимает на себя, в момент необходимости, физиологическую роль крови у нового хозяина и снабжает кислородом его центральную нервную систему и сердечные ганглии. Вместе с кровью переливаются и имеющиеся в ней антитела, что способствует улучшению иммунно-биологического состояния организма. Далее, перелитая кровь резко усиливает гемостатические свойства крови у получившего ее, способствуя предотвращению и прекращению кровотечения. Доказано также дезинтоксицирующее действие перелитой крови у больных с эндогенной и экзогенной интоксикацией. Наконец, переливание крови является могучим стимулирующим средством в смысле активации тканей организма вообще и в частности - его кроветворной системы.
Из этих различных факторов действия перелитой крови вытекают и главные показания к терапевтическому применению переливания. Сюда относятся: 1) острые, тяжелые кровопотери, где переливание крови является важнейшим, зачастую единственным, способом спасения жизни больного; 2) хронические кровопотери на почве различных заболеваний. Переливание крови здесь преследует троякую цель, возмещение потерянной крови и усиление кровоостанавливающей и кроветворной способностей организма; 3) отравления некоторыми ядами, действующими на кровь (окисью углерода, анилиновыми препаратами и пр.); 4) травматический и послеоперационный шок; 5) септические заболевания. В этих случаях действие перелитой крови заключается, вероятно, не только в общей активации организма, но и в специальном усилении его иммунных сил; 6) профилактически трансфузия крови применяется перед тяжелыми оперативными вмешательствами, в особенности связанными с большими кровопотерями, или у истощенных и ослабленных больных.
При острых кровопотерях переливается 400,0 - 500,0 куб. см крови и переливание повторяется по мере надобности. Для остановки хронических кровотечений, для увеличения свертываемости крови и для активации кроветворных органов употребляются повторные дозы в 50,0-150,0 куб. см. При сепсисе, повидимому, тоже лучше пользоваться небольшими дозами (150,0 - 200,0 куб. см).
Противопоказаниями к переливанию крови являются, главным образом: 1) тяжелые формы паренхиматозного поражения почек и печени, 2) декомпенсация сердечной сосудистой системы; 3) аллергическое состояние (бронхиальная астма, некоторые формы геморрагического диатеза).
Главнейшими условиями безопасности переливания крови являются: 1) совместимость крови дающего кровь (донора) с кровью получающего и 2) предотвращение свертывания переливаемой крови.
Совместимость кровей определяется, главным образом, реакцией на агглютинацию.
Согласно Landsteiner'y, Jansky, Moos'y и др., люди по способности их крови агглютинировать эритроциты других делятся на четыре группы.
По номенклатуре Янского эти группы носят название: I, II, III, IV, которым по новейшей номенклатуре соответствуют группы: О, А, В, АВ.
Переливать кровь одного человека другому можно, только придерживаясь определенных правил, вытекающих из свойств этих групп.
Реакция агглютинации в настоящее время рассматривается как соединение находящихся в сыворотке крови агглютининов (альфа и бетта) с находящимися в эритроцитах агглютиногенами (А и В).
Группы крови отличаются одна от другой именно содержанием в их эритроцитах и сыворотках тех или иных агглютининов и агглю-тиногенов.
Агглютинация при соединении кровей происходит только в случае наличия в сыворотке реципиента и в эритроцитах донора (или наоборот) одноименных агглютининов и агглютиногенов.
Практически имеет значение только агглютинация эритроцитов донора сывороткой реципиента, но не эритроцитов реципиента введенной сывороткой донора.
Характеристика групп крови по содержанию в них агглютинационных тел и совместимость различных групп видны из следующей таблицы, где по вертикали помещены сыворотки с находящимися в них агглютининами, а по горизонтали - эритроциты с агглютиногенами.
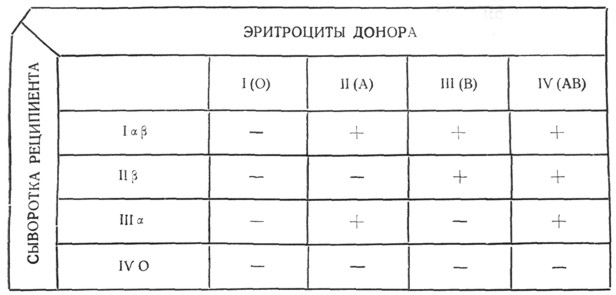 |
Рис. 1. |
Коротко можно сказать, что каждый человек может дать свою кровь больному своей группы и группы IV, а каждому человеку можно перелить кровь от своей группы и от группы I.
Таким образом, группа I является как бы универсальным донором, а группа IV - универсальным реципиентом. Однако, получающиеся иногда у больных явления, указывающие на несовместимость кровей при переливании им крови I группы, говорят за то, что эта группа не вполне универсальна. Поэтому, если есть возможность, при переливании лучше пользоваться кровью одноименной группы.
Практически определение групповой реакции реципиента и донора производится проще всего по способу Vincent'a. Для этого достаточно пользоваться стандартными сыворотками группы II (А) и III (В). Берут по капле каждой из этих сывороток и помещают на предметное стекло таким образом, чтобы сыворотка группы II (А) находилась слева, а сыворотка группы III (В) - справа, обе по длине стекла в верхней трети. К этим двум каплям прибавляют по одной маленькой капле исследуемой крови и легким покачиванием стекла производят смешение. Кровь у испытуемого субъекта добывается уколом в палец и переносится обжигаемой каждый раз платиновой петлей, наполненной 1% раствором лимонно-кислого натра. При агглютинации, наступающей обычно через 1 минуту, в смешанной капле соответствующей стандартной сыворотки появляются мелкие комочки в виде красноватых крупных песчинок. При отсутствии агглютинации капля остается гомогенной, а при энергичном покачивании стекла эритроциты собираются преимущественно в центре капли. Зная указанные выше свойства каждой из четырех групп крови, можно по реакции агглютинации простым умозаключением определить групповую принадлежность исследуемой крови, как это видно из рисунка 2.
Легко понять, что: а) при агглютинации в капле стандартной сыворотки III (В) (справа) - испытуемая кровь относится к группе II (А); б) при агглютинации в сыворотке II (А) кровь относится к группе III(В); в) при отсутствии агглютинации [в обеих каплях стандартных сывороток кровь относится к группе I(О) и г) при агглютинации в каплях обеих стандартных сывороток испытуемая кровь относится к группе IV (АВ).
При таком определении групповой реакции нужно считаться и с возможностью ошибок. Главными источниками этих ошибок являются:
После пробы на агглютинацию решающей является биологическая проба по Oeleker'y. В начале переливания вводят в вену больного 10,0-20,0 куб. см крови донора и выжидают 5 минут. При отсутствии реактивных явлений следует считать крови индивидуально совместимыми и можно перейти к переливанию главной массы крови. Появление же у реципиента покраснения или побледнения лица, беспокойства, головной боли, стеснения в груди, учащения и ослабления пульса, болей в пояснице указывает на биологическую несовместимость кровей. В таких случаях - и при наличии только части вышеуказанных симптомов- переливание должно быть немедленно прекращено.
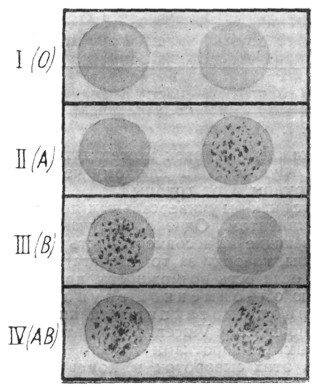 |
Рис. 2. |
Предотвращение свертывания переливаемой крови в настоящее время достигается как при способе прямого, так и посредственного переливания.
При прямом способе, когда переливается т. н. цельная кровь, т.е. не подвергавшаяся никакой предварительной обработке, предотвращение свертывания крови достигается применением специальной аппаратуры (аппарат Элекера, Жюбе, Бека и др.) и специальной, сравнительно сложной, техники. Вследствие сложности этой техники и некоторых других неудобств этот способ переливания применяется очень редко.
Преимущественно применяется посредственный способ переливания, при котором кровь донора стабилизируется добавлением к ней веществ, предохраняющих ее от свертывания. Главным стабилизирующим веществом в настоящее время является Natr. citricum. Лимонно-кислый натр именно при прибавлении его к крови, находящейся in vitro, связывает в ней весь свободный кальций. Введенный же вместе с кровью в организм реципиента Natr. citricum не понижает здесь свертываемости крови (Hedon). В то же время лимонно-кислый натр в тех количествах, в каких он вводится в организм при переливании крови, вредного влияния на реципиента не оказывает.
Имеются различные приборы и способы для переливания цитратной крови. Одним из самых простых способов является переливание при помощи аппарата Боброва (Беленький),
Все части аппарата тщательно очищаются, стерилизуются и промываются физиологическим раствором. Трубки и иглы промываются 4% раствором Natr. citrici. В бутыль наливают 4% раствор Natr. citrici, из расчета 10,0 раствора на 100,0 крови, и хорошо ополаскивают им бутыль. Когда все подготовлено к операции, донора укладывают в горизонтальном положении, очищают обычным способом место вкола иглы - у локтевого сгиба - и приступают к взятию крови у донора. Хорошо отточенная игла с просветом в 1-1,5 мм вкалывается в вену, и кровь выпускается в бутыль через насаженную на иглу резиновую трубку. При этом необходимо следить, чтобы струя падала непосредственно в раствор лимонно-кислого натра, а не стекала по стенкам. Легким покачиванием бутыли способствуют смешению поступающей крови с раствором Natr. citrici. Для получения хорошей струи важно правильное положение жгута, который должен вызвать венозный застой, но не сдавливать артерий (пульс!). Целесообразно также заставлять донора периодически сжимать и разгибать пальцы руки.
Количество крови, какое берут у донора, зависит от количества, необходимого для переливания, но в среднем оно не должно превышать 500,0 куб. см у мужчин и 300,0 у женщин.
Приготовленную цитратную кровь или смесь этой крови с физиологическим раствором, в случае остывания, подогревают, опуская бутыль в сосуд с теплой водой (40°), и вливают ее реципиенту. Для этой цели бутыль закрывают резиновой пробкой и вставляют обе стеклянные трубки: длинную продвигают почти до дна бутыли, короткую опускают на 0,5 см ниже резиновой пробки. На короткую стеклянную трубку одевают резиновую, разобщенную в середине короткой стеклянной трубкой для контроля, с насадкой в конце для иглы, затем осторожно опрокидывают бутыль и поднимают ее приблизительно на 0,5 метра. Спусканием крови удаляют воздух и накладывают жом на резиновую трубку, после чего вкалывают иглу в вену больного; при получении крови соединяют иглу с насадкой резиновой трубки и снимают с последней жом. Кровь при этом способе идет самотеком. Если все-таки движение крови - вследствие спадения вен реципиента - недостаточно, можно усилить поступление ее нагнетанием воздуха; для этого присоединяют к длинной стеклянной трубке двойной резиновый баллон. Нужно, однако, избегать форсирования, чтобы не вогнать образующийся иногда сгусток крови в круг кровообращения реципиента. Обычно положение внутреннего конца короткой стеклянной трубки, выступающего в бутыли на 0 см ниже уровня резиновой пробки, предохраняет от попадания сгустков крови в вену реципиента, т. к. эти сгустки, в случае их образования, оседают на дно.
Как правило, первые 100,0 куб. см крови вливают медленна (в течение 5 минут), следующую же порцию можно вливать несколько быстрее. Нередко у обескровленных или ослабленных больных трудно бывает попасть толстой иглой в вену. В этих случаях приходится делать венесекцию. При переливании цитратной крови можно пользоваться и кружкой Эсмарха или простой воронкой.
В последнее время, кроме свежей цитратной крови, все чаще пользуются стабилизированной консервированной кровью. Такая кровь, как показывают наблюдения, если хранить ее на льду, годна для применения в течение 10-12 дней. Практические преимущества применения консервированной крови, в особенности для военного времени, само собой понятны.
Работами Юдина, Сакаяна и Скундиной доказана возможность использования для переливания и крови, взятой от трупа через несколько часов после смерти. Совершенно понятно, что для этого пригодны, главным образом, трупы людей, погибших внезапно - от тяжелой травмы, паралича сердца и т.п.; можно пользоваться и другими видами "утильной" крови: плацентарной, от гипертоников и т.д.
При переливании крови необходимо все время следить за состоянием больного и - в случае появления у него субъективных или объективных расстройств - немедленно прекратить переливание. Переливать следует не больше 100,0 куб. см крови в течение 3 минут (Гессе и Филатов), чтобы не вызвать острого расширения сердца. Требование строжайшей асептики само собой понятно.
При соблюдении всех указанных выше мер предосторожности тяжелые осложнения после переливания крови крайне редки. Гораздо чаще (в 50-60% случаев) наблюдаются при этом так наз. "легкие расстройства". Они выражаются в ознобе, повышении температуры, головокружении, рвоте, недомогании и крапивнице. Явления эти объясняются, главным образом, реакцией организма на введение чужеродного белка (неспецифическая протеиновая реакция), отчасти зависят от не вполне безупречной техники. Серьезного значения эти реактивные явления не имеют.
Большой интерес представляет вопрос о возможности переноса реципиенту с кровью донора возбудителей острых и хронических инфекций. Острые инфекции (тиф и пр.) могут быть перенесены в случае нахождения донора в инкубационном периоде; из хронических инфекций главную роль играют сифилис, малярия и туберкулез. Анализ анамнестических данных и тщательное клиническое и лабораторное исследование донора в огромном большинстве случаев предохраняет от таких осложнений.
В отиатрии на первом месте среди показаний к переливанию крови стоит отогенный сепсис. Эффект от переливания крови не во всех случаях одинаков, иногда он бывает и отрицательным. Это зависит от тяжести инфекции, стадии заболевания и реакции организма. Наилучшие результаты получаются, повидимому, в стадии субкомпенсации (Мхитарьян).
В благоприятных случаях постепенно падает температура, выравнивается диссоциация между пульсом и температурой и исчезают симптомы, связанные с интоксикацией (угнетенное состояние, головная боль, отсутствие аппетита и т.д.) (Куперман).
Переливание лучше производить повторно, небольшими дозами (100,0-200,0 куб. см); только в случаях большой кровопотери показано одновременное переливание большого количества крови.
Трансфузия крови при отогенном сепсисе не заменяет оперативного вмешательства, необходимого для вскрытия и удаления первичного инфекционного очага, а следует за ним. Только в некоторых случаях, при резкой слабости больного, целесообразно произвести первое переливание еще до операции. Вообще же переливание крови является прекрасным профилактическим мероприятием перед тяжелыми оперативными вмешательствами (напр., рака уха) или перед операциями у ослабленных и обескровленных больных. При больших кровопотерях - оперативного и неоперативного происхождения - переливание крови и в отиатрии является методом выбора. Хороший эффект от переливания крови, на основании опыта в общей медицине, можно ожидать и при ряде других заболеваний уха: незаживающих послетрепанационных ранах, некоторых хронических воспалительных процессах и т.д.
В общем переливание крови уже в настоящее время занимает видное место в отиатрии, и применение его будет все больше расширяться по мере овладения ото-хирургами этим методом лечения.
Новейшими являются предложенные в последние годы в общей медицине способы лечения мочой беременных и лизатами.
Лечение мочой беременных. Известное еще в глубокой древности употребление мочи беременных в целях "омоложения" и оздоровления организма получило свое научное обоснование в работах Aschheim'a и Zondek'a, обнаруживших в моче беременных женщин большое количество гормонов женских половых желез (фоликулин) и гипофиза (продан). Могучее действие этих гормонов на эндокринную систему и, через нее, на весь организм общеизвестно. Но, помимо гормонов, моча беременных женщин содержит еще и продукты расщепления белка и солевые компоненты, являющиеся также раздражителями, усиливающими общий и местный тканевый обмен. По мнению д-ра Замкова, комплексное действие всех этих активных веществ, содержащихся в моче беременных женщин в их естественном взаимодействии, должно быть более мощным и стойким, чем действие отдельных компонентов или даже чем суммарное их дей ствие. На этом и основано лечение препаратами "Гравидан", "Урогормон" и пр.
Предварительные данные показывают, что применение препаратов мочи беременных является полезным и при некоторых ушных заболеваниях. Бросается в глаза общетонизирующее действие этих препаратов. Однако, в особенности при более сильных дозах или длительном применении, отмечаются иногда слабость, вялость и упадок сил. Далее, урогравиданные препараты иногда способствуют купированию остро-воспалительных процессов или сокращению течения их в подострых случаях (наружные отиты, начинающиеся мастоидиты) (В. Заседателев).
Теоретически от такого лечения можно ожидать особенно благоприятного действия в тех случаях заболеваний уха, которые зависят от расстройства эндокринной системы.
Применяются урогравиданные препараты в виде внутримышечных инъекций в дозах от 0,5 до 3,0-5,0 куб. см через день - два, иногда и через три дня, смотря по реакции, в количестве до 10 инъекций в острых случаях и в больших количествах, с перерывами, в хронических.
Лизатотерапия. Лизатами (гистолизатами, гидролизатами) называются органотерапевтические препараты, действующим началом которых служат продукты распада тканей отдельных органов.
Вопрос о механизме биологического и терапевтического действия лизатов чрезвычайно сложен и выяснен пока совершенно недостаточно. Одни авторы считают, что лизаты являются органоспецифическими раздражителями, влияющими избирательно на гомологический орган, нормализуя его функцию (Тушнов). Другие полагают, что лизаты служат своеобразным пластическим материалом для пораженного патологическим процессом органа. Наряду с этим лизаты - в силу амфотерных свойств продуктов белкового распада - являются мощным буфером, связывающим накопляющиеся кислоты и тем самым восстанавливающим условия для нормального обмена клетки (Казаков). Наконец, третьи считают, что лизаты, как весьма сложный биохимический препарат, обладают и очень сложным комплексным биологическим и терапевтическим действием (Шерешевский).
Действующими агентами являются: продукты расщепления белка (неспецифическое протеиновое действие), гормоны в лизатах эндокринных желез, липоиды и соли. Возможно, что при введении лиза-тов происходит и сенсибилизация белками или продуктами их гидролиза животного организма для повышения реактивности последнего по отношению к другим гормональным и фармакологическим факторам (Павленко). Специфичность же лизатов отдельных органов состоит в том, что лизаты каждого органа обладают индивидуальным специфическим действием на весь организм. Весьма вероятно, что лизаты, изготовленные различными способами и содержащие больше высокомолекулярных (альбумозы и пептоны) или больше низкомолекулярных (аминокислоты) продуктов, различны и по своему биологическому и терапевтическому действию. Наиболее сильно действуют лизаты половых желез, далее - лизаты других железистых органов и, наконец, лизаты из нежелезистых органов и тканей.
Применяется как моно- так и полилизатотерапия (например, лечение одним овариолизатом или овариолизат+миолизат+гепатолизат и т.д.). Инъекции рекомендуется производить внутримышечно через день в дозах от 0,25 до 2,0 всего - 15-30 впрыскиваний. Успехи такого лечения при расстройствах эндокринной системы, при кожных и некоторых других заболеваниях несомненны. Однако вопросы о показаниях к лизатолечению, вопросы выбора лизата, методики и дозировки далеко еще не разрешены.
В ото-рино-ларингологии начато применение лизатотерапии как в виде лечения местными лизатами (из слизистой оболочки, улитки и т.д.), так и, главным образом, в комбинации с общей лизатотерапией. Делать какие-либо выводы о результатах этого лечения пока преждевременно.
Иммунотерапия. В отличие от предыдущих биологических способов лечения, где действие совершенно или в основном не специфическое, при иммунотерапии применяются биологическим путем добытые специфические средства, которые должны вызвать иммунитет против определенных возбудителей.
Иммунизация может быть пассивной или активной.
При пассивной иммунизации применяются сыворотки животных, предварительно продолжительное время иммунизированных культурами возбудителей болезни или их продуктами. В этих случаях содержащиеся в сыворотке животных специфические антитела при введении сыворотки больному человеку (внутримышечно или внутривенно) нейтрализуют токсины и вызывают непосредственный иммунитет или обусловливают другие реакции иммунитета (напр., растворение бактерий).
Активный иммунитет (так называемая специфическая вакцинация) вызывается путем введения человеку малых, постепенно увеличиваемых, количеств убитых культур или живых, но ослабленных, возбудителей соответствующих заболеваний.
Пассивная иммунизация, широко известная из применения ее при дифтерии, при ушных заболеваниях употребляется, главным образом, при сепсисе в форме введения антистрептококковой сыворотки. Эффект от ее применения до сих пор был не очень убедителен. Многие авторы считают, что действие здесь, в основном, неспецифическое, зависящее от наличия в сыворотке белковых веществ. Однако в последнее время французские авторы (Vincent, Ramadier, Baldenweck, Leroux-Robert и др.) сообщают о весьма благоприятных результатах, полученных при отогенном сепсисе от введения больших количеств антистрептококковой сыворотки (60,0,-100,0 куб. см и больше через день или ежедневно), изготовленной по способу Vin-cent'a. Антистрептококковая сыворотка Vincent'a освобождена почти совершенно от белков, вследствие чего при введении ее сывороточные явления наблюдаются лишь в очень редких случаях и в очень слабой форме. Чтобы совершенно предупредить сывороточные проявления, Vincent рекомендует предварительную (за час-два) внутривенную инъекцию следующего состава: Natr. salicyl., glucosae aa 1,0, Aq. destil. 25,0.
Обычно температура падает на шестой - седьмой день после начала применения сыворотки.
Вакцинация, главным образом, стафилококковой вакциной, часто оказывается полезной при затягивающихся и рецидивирующих ушных фурункулах. Иногда хорошие результаты от применения ее получаются и при затягивающихся гнойных средних отитах и в послеоперационном течении после трепанации сосцевидного отростка. Uffenorde и Alexander рекомендуют вакцинацию при абсцессах мозга. Некоторые применяют ее и профилактически - перед оперативным вмешательством или после него для обеспечения гладкого послеоперационного лечения. Во всех этих случаях, по возможности, заслуживает предпочтения автовакцина, приготовленная из бактерий от самого больного (посев гноя). Для получения гноя из среднего уха, наружный слуховой проход должен быть тщательно очищен от гнойных выделений, затем стерильным ватничком берут гной из перфорации или собирают гной, просачивающийся через точечное отверстие при острых отитах. Обыкновенно вакцину вводят подкожно; начинают с малой дозы (0,2-0,3) и медленно ее повышают, или же впрыскивают каждый раз по 1,0 куб. см вакцину различной концентрации: в 5, 10 и 50 миллионов убитых бактериальных тел в 1 куб. см (Дайхес, Боржим и др.).
При пользовании общими биологическими средствами особенно необходима осторожность в дозировке и тщательный учет состояния и реакции как всего организма, так и отдельных органов больного, в том числе, понятно, и подлежащего лечению. Иначе действие может оказаться недостаточным или, что гораздо хуже, слишком сильным, с бурной общей или местной очаговой реакцией, могущими неблагоприятно отразиться на данном или параллельно протекающем патологическом процессе (tbc и др.). Как правило, биологические средства должны вводиться лишь тогда, когда исчезла реакция от предыдущего введения его.
|
The requested URL /down.htm was not found on this server.