
The requested URL /topic.htm was not found on this server.
По вычленении нижней челюсти и отделении хрящевой части наружного слухового прохода вместе с ушной раковиной, плоской пилой от поверхности (края) общего циркулярного распила делают передний распил по радиусу до sella turcica, по оси пирамиды, отступив несколько от fissura petrosquamosa.
Потом делают такой же задний распил позади suturae occipitomastoideae также по оси пирамиды, доходя до foramen occipitale. Остающееся соединение с clives лучше распилить ножовкой у медиальной поверхности его, чем откалывать долотом. При этом стараются сохранить глоточный конец Евстахиевой трубы.
Таким же точно образом можно выделить височную кость и с другой стороны (рис. 2).
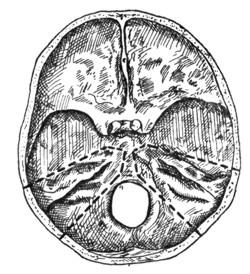 |
Рис. 2. Выделение височных костей в отдельности (пунктиром обозначена линия распила). |
Если при выделении височной кости замечают изменения прилегающей к ней durae matris и ее синуса, то такие участки оставляют на височной кости, предварительно обрезая их острым скальпелем при снимании всей durae с основания черепа.
Выделенные височные кости вместе с наружным слуховым проходом, Евстахиевой трубой, n. octavus с sinus'ами, vena jugularis и с canalis caroticus могут быть исследованы макроскопически - как свежий препарат и формалиновый или декальцинированный.
Мы уже сказали, что формалиновые препараты не дают возможности не только получить культуры бактерий, но и исследовать, напр., подвижность барабанной перепонки и слуховых косточек. При этом естественный цвет (гиперемия, инъекция сосудов), прозрачность (барабанные перепонки) и эластичность тканей резко меняются.
Если имеется возможность, то лучше выделенную височную кость тотчас же исследовать, не уплотняя ее в формалине.
Пути и методы более подробного исследования органа слуха изложены в указанных выше руководствах (Politzer'a и Alexander'а).
Декальцинированная височная кость имеет то преимущество, что на ней можно делать самые разнообразные разрезы без разрывов мягких частей и без разломов костей, которые обычно бывают при работе долотом или пилой.
Beneke предлагает выделенную височную кость сначала фиксировать в 4% растворе формалина в течение трех дней, потом для декальцинации к этому раствору прибавить 5% чистой крепкой азотной кислоты. В этой жидкости, часто возобновляемой, препарат находится до тех пор, пока не будет резаться ножом. Такая декальцинация получается через месяц или 1,5.
Чтобы ускорить декальцинацию, пирамиду височной кости распиливают поперечно на три части так, чтобы в средней части была барабанная полость вместе с внутренним ухом.
После декальцинации, во избежание набухлости тканей, обычно перекладывают объекты в 5% раствор солей лития или натрия. После этого следует промывка их под краном текучей водой в течение 24 часов. Такую декальцинированную височную кость - для общего обзора ее полостей - можно разложить на тончайшие срезы, делая их в горизонтальном направлении по оси пирамиды, начиная от прикрепления processus mastoidei.
Такие срезы, например, проводят в области antrum на высоте recessus epitympanicus до самой вершины пирамиды.
При этом вскрываются самые важные части среднего и внутреннего уха. При более систематическом и более подробном макроскопическом исследовании височной кости, декальцинированной или недекальцинированной, целесообразнее начинать его с барабанной полости. Последнюю вскрывают, удаляя tegmen tympani долотом, но настолько осторожно, чтобы не задеть головки молоточка с его ligamentum mallei superius.
Потом осматривают, в каком состоянии среднее ухо и барабанная перепонка.
По удалении патологического содержимого, если оно имеется, исследуют слизистую среднего уха с ее карманами, перемычками и разращениями, chorda tympani и слуховые косточки.
Потом костными щипцами и долотом осторожно удаляют часть передней (костной) стенки среднего уха и верхнюю стенку костного наружного слухового прохода, не нарушая целости барабанной перепонки. Здесь обращают внимание на всевозможные патологические изменения и аномалии.
Потом исследуют совершенно изолированную барабанную перепонку, ее толщину, форму, цвет, подвижность и прозрачность.
Далее вскрывают долотом канал m. tensoris tympani и исследуют прикрепление последнего к молоточку и хрящевой части Евстахиевой трубы.
Для осмотра сосцевидного отростка разрезают или распиливают его пополам вертикально через вершину и основание его так, чтобы в разрез могли попасть перисинуозные ячейки.
Такое вскрытие очень поучительно, в особенности при нагноении в сосцевидном отростке. Здесь открываются ячейки самой разнообразной формы и величины с их патологическими изменениями и с их патологическим содержимым.
Теперь можно отделить среднее ухо от внутреннего. Для этого прежде всего разделяют сочленения между наковальней и стременем, оставляя последнее в овальном окне, потом отделяют ножом (на декальцинированной кости) или пилой (на недекальцинированной) все части, принадлежащие среднему уху, т.е. выпрепаровывают внутреннее ухо, зажав височную кость осторожно в тиски, если она не декальцинирована. Затем удаляют остаток durae matris у apertura externa aquaeductus vestibuli, осматривая конец ductus endolymphailcus с его saccus. Далее исследуют meatus acusticus internus с его нервами и sinus sigmoideus у перехода его в bulbus venae jugularls.
Далее можно вскрыть острием долота верхний полукружный канал по всей его длине. После этого сдалбливают костные пластинки, под которыми находится n. octavus со своими ветвями.
Открыть улитку и преддверие на недекальцинированной кости невозможно без разрушения их мягких частей. Конечно, вскрыть их легко, удалив костные тонкие покровы их.
На декальцинированной кости удается делать срезы бритвой или острым ножом в форме пластинок по ходу n. cochlearis и n. vestibularis.
Такие пластинчатые срезы, сделанные через пирамиду как в сагиттальном, так и в вертикальном направлениях, могут быть очень поучительными. Они представляют большой интерес при рассматривании их под лупой или под микроскопом с малым увеличением.
|
The requested URL /down.htm was not found on this server.