
The requested URL /topic.htm was not found on this server.
Местное лечение холодом и теплом при заболеваниях носа применяется часто. Пузыри со льдом и холодные примочки, действующие противовоспалительно, кровоостанавливающе и болеутоляюще, используются при кровотечениях, острых периоститах, воспалительных реакциях после оперативных вмешательств и изредка при острых стадиях синуитов, когда плохо переносится тепло. Во второй стадии послеоперационных реактивных явлений и обычно при острых синуитах употребляются согревающие компрессы. В этих случаях применяется часто и сухое тепло в различных видах: водяные и электрические грелки, мешочки с сухим горячим песком и т. п. Все эти тепловые процедуры вызывают активную гиперемию и оказывают болеутоляющее и рассасывающее действие.
В этом же смысле действуют светотепловые и суховоздушные процедуры. Для светотеплолечения пользуются источниками, излучающими почти исключительно тепловые лучи (лампы инфракрасного света), или чаще лампами, испускающими свет, содержащий наряду с инфракрасными также цветные лучи (лампа "Соллюкс", лампочка Минина и т. п.). Лучистое тепло проникает глубже в ткани, чем конвекционное, и вызывает более сильную, глубокую и долго держащуюся гиперемию. Лучистое тепло и технически более удобно для применения на лице. Цветные фильтры (обычно красный и зеленый) не имеют большого значения. Роль их заключается отчасти в смягчении теплового действия вследствие задержки части длинноволновых лучей, отчасти же - в психотерапевтическом эффекте.
В световой ванне Брюнингса (рис. 8), наряду со светотеплом, имеет значение и тепло от нагревающегося в закрытом ящике воздуха.
Светотепловые лампы и ванна Брюнингса употребляются в ринологии главным образом при островоспалительных процессах (Гордышевский, Cemach). Ванну Брюнингса больные переносят несколько хуже, чем освещение лампой "Соллюкс"; в особенности это относится к невропатическим субъектам. При наклонности к приливам крови к голове и у людей с выраженным артериосклерозом применение ванны Брюнингса противопоказано. Преимущества ванны- возможность одновременного воздействия на нос, придаточные полости, носоглотку, уши и легко вызываемое ею полезное (особенно в случаях гриппа) потение головы. Продолжительность сеансов лечения лампами 15-30 минут, а ваннами - 10-20 минут; всего делают 2-10 сеансов. Интенсивность облучения лампами регулируется приближением и удалением источника света, а интенсивность ванны - включением большего или меньшего количества лампочек. Температура в ванне Брюнингса может быть доведена до +80° и выше. Как уже сказано, в начальной стадии острых синуитов лучистое тепло нередко плохо переносится больными. После светотепловых процедур больные должны отдыхать в течение 10-15 минут.
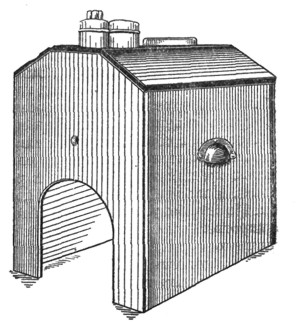 |
Рис. 8. Световая головная ванна Брюнингса. |
Для местного применения ультрафиолетового света можно пользоваться теми же источниками, какие указаны при описании общего светолечения. Не подлежащие облучению участки тела покрываются плотной материей и свет направляется на область, оставленную открытой. Более удобны лампы, специально приспособленные для местного облучения: из ртутнокварцевых - лампа Кромайера, из угольнодуговых - лампа Ландекера ("Ультра - Зонне"). Обе пригодны и для непосредственного облучения полости носа: первая при снабжении кварцевыми наконечниками ("локализаторами" Цемаха), а вторая - узкими тубусами.
При местном облучении ультрафиолетовым светом обычно применяются дозы, вызывающие сильную эритему. Для этого требуется в среднем при пользовании ртутнокварцевыми лампами облучение в течение 5 минут на расстоянии в 40 см и облучение в течение 20 минут на том же расстоянии в случае применения угольнодуговых ламп.
Местное облучение кожи ультрафиолетовым светом применяется в ринологии главным образом для лечения волчанки, экземы и рожи. Оно может иметь значение и при свищах, плохо заживающих ранах (Гордышевский, Strandberg) и остеомиелитических процессах. Внутриносовое облучение показано в первую очередь при туберкулезных процессах в носу. Cemach предложил такое облучение для лечения озены и сенного насморка. Для этой цели пользуются лампой Кромайера с кварцевым наконечником, который вводят в нос после его очистки и анестезии слизистой. При озене дают сильно раздражающие дозы (2-5), при сенном насморке - слабые дозы (1-2, синий фильтр). Наконечник передвигают сначала по нижнему, а затем по среднему ходу, облучая таким образом возможно большую поверхность слизистой носа. По нашим наблюдениям, этот способ лечения при озене дает только временное улучшение.
Leicher, Poret и другие авторы получили хорошие результаты от местного облучения слизистой носа при вазомоторных ринитах.
Рентгеновскими лучами пользуются в ринологии для лечения упорных случаев кожных заболеваний (экзема, сикоз), склеромы и, главное, злокачественных новообразований - иноперабильных или после оперативного вмешательства (Amersbach, Thost). Для лечения злокачественных опухолей применяется и радий.
Заметную роль в настоящее время играет электролечение болезней носа. Токи низкого напряжения и низкой частоты применяются главным образом для ионтофореза, т.е. для введения лекарственных веществ вглубь тканей (Бродерзон). Этим способом можно вводить в организм только те из лекарственных веществ, которые растворяются в воде и расщепляются в ней на ионы. Из употребляемых при ионтофорезе в ринологии медикаментов помещаются под анод Zincum sulfuricum (действующий ион Zn) и Calcium chloratum (действующий ион Са), а под катод - Kalium jodatum (действующий ион -J). Обычно берутся слегка подогретые 2-5% растворы лекарственных веществ, которыми смачивают гидрофильную ткань под электродами.
Проникая через кожу или слизистую оболочку, ионы лекарственных веществ частью остаются в области гальванизируемых тканей (местное действие), частью же попадают в кровь и разносятся по всему организму (общее действие). Большое значение при ионтофорезе, несомненно, имеет и электрический ток. По Щербаку, действие ионтофореза заключается не в насыщении организма лекарственными ионами, а в рефлекторном воздействии на вегетативно - эндокринную систему (ионно - вегетативные рефлексы - Нильсен).
В ринологии ионтофорез предложен для лечения фолликулитов, хронических простых и вазомоторных ринитов и озены (Harris, Глухова и Перман, Demetriades, Федулов, Friel). Для лечения простых и вазомоторных ринитов употребляют: 1-3% ZnCl2, 0,5% ZnS04 и 10% СаСl2; при сухих ринитах - 10% KJ, при фолликулитах - ZnCl2 пли ZnS04 (электрод, смоченный лекарственным раствором, вводится в vestibulum nasi, а другой накладывается на крыло носа).
Внутриносовой ионтофорез Friel производит так: хоана закрывается тонким резиновым баллоном, прикрепляемым к концу полого внутриносового электрода, и полость носа заполняется лекарственным раствором. Больной лежит и в зависимости от того, на какую полость желательно воздействовать (главную или придаточную), голове его придается то или иное положение (Бродерзон). Проще вводить раствор в нос посредством тампона, навернутого на соответствующий электрод или зонд, соединенный с этим электродом. Тампон должен плотно прилегать к слизистой носа и занимать всю длину нижнего носового хода. Противоположный электрод накладывается на спину или плечо больного. Сила тока 3-5 mА; продолжительность сеанса 15-20 минут.
Хаютин, исходя из концепции Щербака, о вегеторефлекторном действии Са-ионтофореза, применяет при вазомоторных ринитах и озене, в основе которых, по мнению многих авторов, лежат вегетативно - эндокринные нарушения, общий Са-ионтофорез или Са-воротники.
Методика Са-ионтофореза в Институте им. Сеченова такова: электроды длиной в 20 см и шириной в 8 см накладываются на плечо больного с наружной и внутренней сторон. Прокладка у анода смачивается 2% раствором хлористого кальция, а прокладка у катода - водой или раствором поваренной соли. Сила тока доводится до 40 mА. Продолжительность сеанса - 20 минут. Для уменьшения поляризационного сопротивления после 10 и 18 минут делается перерыв на 1 минуту.
Токи высокого напряжения и большой частоты применяются в виде дарсонвализации, диатермии и коротких волн.
Чрезвычайно важным с терапевтической точки зрения свойством токов высокой частоты является то, что они в противоположность токам низкой частоты при сравнительно большой интенсивности не раздражают тканей. Вследствие быстрой смены направления тока в тканях не происходит таких физико - химических сдвигов, какие совершаются под влиянием постоянного и малопеременного токов. Из этого следует, что механизм действия токов высокой частоты должен быть иным, чем при токах низкой частоты. Во всяком случае могут применяться токи высокой частоты, по интенсивности в десятки и сотни раз превосходящие низкочастотные токи.
Токи д'Арсонваля отличаются очень высоким напряжением (100 000 V и более) при сравнительно слабой силе (несколько десятых ампера). Они обладают аналитическим и антиспазматическим свойствами и действуют активирующе на ткани организма. В зависимости от силы тока и формы применения можно вызвать раздражение кожи или слизистой оболочки от весьма слабого до очень сильного. Слабо раздражающим и активирующим действием токов д'Арсонваля пользуются в ринологии для лечения сухих ринитов и озены. По Leroux-Robert, эффект при этом зависит отчасти от бактерицидного действия токов, отчасти же от воздействия на симпатическую нервную систему. Leroux - Robert рекомендует дарсонвализацию и при некоторых других заболеваниях носа- при кожных поражениях (экзема, трещины и т. п.), некоторых видах вазомоторных ринитов, катаральных синуитах и зависящих от них головных болях. Во всех этих случаях применяется местная однополюсная дарсонвализация с помощью конденсаторных электродов, большей частью стеклянных. Для внутриносовой дарсонвализации употребляются изогнутые под тупым углом длинные тонкие трубки. Электродом водят по коже или слизистой оболочке либо держат электрод на незначительном расстоянии. Больной при этом не должен испытывать никаких неприятных ощущений, а чувствовать только легкое покалывание или теплоту. Продолжительность сеанса - 5 - 15 минут. При таком применении местной дарсонвализации используются разряды в форме эфлювий. Более сильные разряды в форме искр различной длины могут быть использованы для лечения волчанки, туберкулеза и т. п. При внутриносовом применении дарсонвализации электрод должен быть снаружи изолирован в начальной части или необходимо во время сеанса пользоваться носовым зеркалом из эбонита. Понятно, что при озене слизистая носа должна предварительно очищаться от корок и секрета.
При диатермии применяются также высокочастотные токи, но сравнительно низкого напряжения (1000 - 2000 V) и большой интенсивности (3 - 10 А и более). Здесь возможно уже применение такой силы тока, чтобы вызвать согласно закону Джоуля значительное нагревание тканей по пути прохождения тока. Тепло, получающееся при диатермии, возникает в самих тканях и этим принципиально отличается от других видов тепла. До известной степени при диатермии возможно избирательное воздействие на отдельные, в том числе глубоко лежащие, органы и участки тела. Это достигается выбором размеров и форм электродов, соответствующим расположением их (Коваржнк, Nagelschmidt, Плотников). Более точная локализация действия затрудняется из - за различий в сопротивляемости тканей электрическому току, изменяющейся к тому же в зависимости от физиологического и патологического состояния тканей и органов. Помимо теплового эффекта, при лечении диатермией, несомненно, имеет значение и биологическое действие высокочастотного тока.
Диатермия оказывает ценные услуги при лечении синуитов острых, подострых и хронических в стадии обострения. Она может быть использована и при катаральных синуитах с вазомоторными симптомами. Во всех этих случаях следует избегать максимального нагрева тканей. Это особенно относится к случаям острых синуитов, когда желательно применение доз, вызывающих лишь слабое ощущение тепла. В общем же, наблюдаются довольно большие индивидуальные различия в чувствительности к диатермическому току.
При заболеваниях носа обычно активный электрод из тонкого свинца или олова накладывают на соответствующий участок лица, а индиферентный - на спину между лопатками. При поражении обеих гайморовых полостей или гайморовой и лобной можно пользоваться расщепленным проводом, к которому прикрепляются два активных электрода. Мало целесообразно употребляемое часто при гайморитах фронтальное прогревание, когда на лицевые стенки пазух накладываются два электрода, которые соединяются с противоположными полюсами. При этом способе ток лишь в незначительной степени проникает в глубину полостей. Активные электроды укрепляются на лице при помощи бинта, а пассивный прижимается к спине посредством наложения мешочка с песком. Во избежание ожогов электроды должны иметь закругленные концы, гладкую поверхность и на всем протяжении плотно прилегать к коже. В течение всего сеанса необходимо следить за состоянием больного и в зависимости от сильного или слабого ощущения тепла - увеличивать либо уменьшать силу тока. Покалывания или подергивания (действие фарадического тока) больной во время процедуры никоим образом не должен испытывать. Продолжительность сеанса - 10 - 20 минут; всего - 5 - 15 сеансов.
Короткие и ультракороткие электромагнитные волны Герца представляют собой высокочастотные токи с длиной волны от 100 до 1 метра. Эти токи в настоящее время широко применяются в радиотехнике. Sherishewski и Schliphake показали, что такие токи можно использовать и для терапевтических целей, особенно при острых заболеваниях бактериального происхождения. В дальнейшем выяснилось благоприятное действие коротких и ультракоротких волн при различных заболеваниях организма, в том числе и при острых гнойных и хронических воспалениях (Liebesny, Милицын, Schliphake). Из заболеваний носа они применены были с успехом при фурункулах и синуитах. Интересно, что впервые Schliphake применил короткие волны при лечении фурункула носа у себя. В общем, показания и противопоказания к терапевтическому применению коротких волн пока еще выяснены недостаточно, а методика и техника коротковолновой терапии лишь разрабатываются.
Что касается характера биологического и терапевтического действия коротких волн, то некоторые авторы считают его в основном тепловым (коротковолновая диатермия), другие - отрицают важность теплового эффекта и даже избегают его, проводя коротковолновую терапию. Во всяком случае механизм образования тепла здесь иной, чем при диатермии. Это видно хотя бы из того, что при лечении короткими волнами в отличив от диатермии больной не включается в колебательный контур, электроды не накладываются прямо на его тело; он помещается в так называемое конденсаторное поле, причем между ним и электродами остается изолирующий слой.
Лечебные грязи, с успехом применяемые при некоторых заболеваниях уха, в последнее время используются и при хронических заболеваниях главных и придаточных полостей носа (Серебренников). Грязь нагревают до 40 - 50° и в мешочках накладывают либо прямо намазывают на передние стенки придаточных полостей.
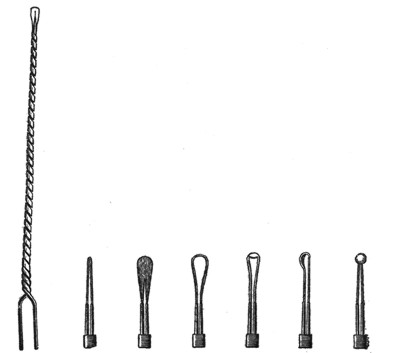 |
Рис. 9. Гальванокаутеры. |
Физические способы лечения применяются и в комбинированном виде (Залкиндсон). Комбинирование может быть последовательным, когда различные физические факторы применяются раздельно, и сочетанным, когда эти факторы применяются одновременно. Последний вид комбинированного лечения, предложенный лишь в последние годы, представляет большой интерес. Такое комбинирование повышает и ускоряет эффективное действие применяемых физических агентов, сокращая сроки лечения (гальванодиатермия, ионогальванодиатермия, диатермогрязелечение и т. д.). Чтобы дать с одной пары электродов диатермический ток (высокочастотный) и постоянный или малопеременный ток (гальванический и фарадический), необходим специальный прибор- "сочетатель" или "гальванофарадодиатерм" (Крылов, Пясецкий, Абрикосов).
К физическим методам лечения относятся также гальванокаустика и электрокоагуляция, имеющие уже хирургический характер.
При гальванокаустике прижигание производится тонкой проволокой, накаливающейся вследствие прохождения электрического тока. Обычно употребляют каутеры из платины. Гальванокаустическая петля, затягиваемая так же, как и холодная петля, может быть железной. Для прижиганий в носу пользуются большей частью гальванокаутерами с узким и острым, с широким и плоским или с топорикообразным концом (рис. 9).
Ручки для гальванокаустики бывают простые (рис. 10), пригодные только для работы с гальванокаутерами (ручки Шеха и др.), и так называемые универсальные (рис. 11), которыми можно пользоваться и при работе с гальванокаустической петлей (ручки Шеха, Куттнера и др.).
 |
Рис. 10. Ручка Шеха для гальванокаустики (простая). |
Для питания каутеров обычно служат трансформаторы, включаемые в осветительную сеть (рис. 12).
Гальванокаустику в носу применяют для уменьшения гипертрофированных нижних раковин, остановки кровотечения, лечения язв и воздействия на "нервные пункты". Гальванокаустической петлей пользуются главным образом для удаления кровоточащих опухолей (кровоточащие полипы, опухоли перегородки и т. д.).
При гальванокаустике следует доводить проволоку каутера до красного каления, так как при белом калении она с трудом отделяется от ткани и возникает кровотечение. Каутер вводят в нос холодным и после прижигания отнимают от слизистой до выключения тока, иначе остывший каутер увлечет приставший струп и последует кровотечение. Во время прижигания больной должен вдыхать через рот и выдыхать через нос. Тогда образующийся во время прижигания дым не попадает глубоко в дыхательные пути, не вызывает кашля и меньше заслоняет операционное поле. При пользовании гальванокаустической петлей следует включать ток лишь после того, как удаляемая ткань захвачена и сдавлена петлей.
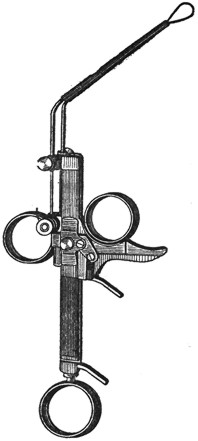 |
Рис. 11. Ручка Куттнера для гальванокаустики (универсальная). |
При гальванокаустике лучистое тепло повреждает эпителий не только на месте приложения, но и на 4 мм в окружности (Генкин). Опасность образования синехий между противоположными стенками носа здесь еще больше, чем в случае прижиганий химическими веществами. Когда носовые ходы очень узки, особенно когда они сужены за счет искривления носовой перегородки, лучше от гальванокаустики отказаться.
Из других осложнений после гальванокаустики следует упомянуть лакунарную ангину и гораздо реже встречающееся воспаление среднего уха.
Гальванокаустика, понятно, должна производиться только после анестезии слизистой оболочки кокаин-адреналином.
При электрокоагуляции или хирургической диатермии коагуляция ткани происходит в результате пропускания тока большой плотности. Такая плотность тока получается в том случае, если к ограниченному участку ткани прикладывают электрод очень малых размеров, помещая на другом месте тела большой индиферентный электрод (однополюсная коагуляция), или помещают рядом два малых электрода (двухполюсная коагуляция). Тепло образуется в ткани под активным электродом, сам же электрод (в противоположность гальванокаутеру) остается холодным.
 |
Рис. 12. Трансформатор. |
Применяемые для электрокоагуляции электроды бывают различной формы. Большей частью употребляются электроды с концом в виде иглы, шарика или ножа (диатермический нож). Ручка, которой пользуются для электрокоагуляции в носу, должна иметь съемный длинный стерилизуемый проводник и прерыватель, позволяющий быстро включать и выключать ток (рис. 13). Источником тока может служить аппарат для диатермии; более целесообразны специальные аппараты для хирургической диатермии.
В большинстве случаев применяется однополюсная диатермокоагуляция. Индиферентный электрод помещается под спину больного, находящегося в лежачем положении, или под ягодицы, если больной сидит. В последнем случав нет надобности подкладывать электрод под голое тело. Если же электрод прикладывается непосредственно к коже, то необходимо следить, чтобы он всюду плотно прилегал к ней, иначе возможны ожоги. Активный электрод перед употреблением нужно стерилизовать (он остается холодным).
Электрокоагуляция имеет перед гальванокаустикой значительные преимущества. Она дает возможность быстро разрушать большие участки ткани- на поверхности и в глубине, легко останавливает значительные кровотечения и приводит к образованию мягких рубцов. Границы разрушающего действия тока при электрокоагуляции зависят от величины и формы электрода, от силы тока, продолжительности действия, свойств диатермического аппарата и от характера ткани. Все это в значительной степени может быть, предварительно выяснено пробой на животном или соответствующих органах животного.
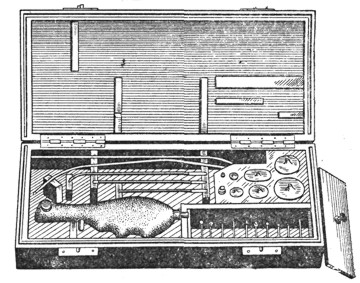 |
Рис. 13. Набор Гирша для электрокоагуляции. |
В ринологии за последние годы электрокоагуляция получила значительное распространение при удалении злокачественных и кровоточащих опухолей (Свержевский). Быстрое тромбирование кровеносных и лимфатических сосудов при прохождении тока через ткани, в связи с этим меньший риск диссеминации опухоли и отсутствие кровотечения, возможность проникновения в мало доступные для хирургических инструментов участки полостей носа - все это представляет большие достоинства электрокоагуляции. К недостаткам метода относятся трудность точного учета действия тока на глубине и возможное повреждение жизненно важных органов (область продырявленной пластинки, глаза, крупные кровеносные сосуды), а также возможность вторичного кровотечения вследствие отрыва тромба в кровеносном сосуде. При достаточной осторожности опасность этих осложнений, однако, может быть доведена до минимума. Необходимо также иметь в виду, что хрящ чрезвычайно чувствителен к электрокоагуляции (Свержевский).
Электрокоагуляция дает хорошие результаты при лечении волчанки, при синехиях в носу (Stupka). Она может быть применена вместо гальванокаустики для поверхностного и подслизистого уничтожения гипертрофии нижних раковин (Бернштейн, Stupka, Ундриц).
Быстро и легко удаляются посредством электрокоагуляции мелкие доброкачественные новообразования у входа в нос (бородавки и т.п.); в этих случаях коагуляция может быть произведена без анестезии. В остальных случаях требуется тщательная предварительная анестезия.
Электролиз в ринологии применяется теперь при лечении озены и ювенильных фибром.
|
The requested URL /down.htm was not found on this server.