
The requested URL /topic.htm was not found on this server.
Ушная раковина. Из всех отделов слухового органа чаще всего наблюдаются повреждения ушной раковины, как наименее защищенной части уха.
Кожный покров ушной раковины может быть поврежден различными тупыми и острыми предметами. Если повреждение кожи не достигает больших размеров, то терапия ограничивается лишь заботой о предотвращении инфекции путем соответствующей очистки раны и наложения асептической повязки. Если повреждение имеет более значительные размеры и влечет за собой смещение поврежденных кожных покровов или зияние краев раны, на кожу необходимо наложить шов, чтобы получить первичное заживление краев раны и хороший косметический результат.
При незначительном повреждении хряща острыми режущими или колющими орудиями последний может восстановиться целиком без всяких плохих последствий. Если же повреждение достигает больших размеров, особенно если произошло смещение или даже полный отрыв поврежденного участка хряща, то опасность некроза хряща очень велика. В таких случаях также необходимо немедленно соединить швами смещенные части раковины. Даже при рваной ране ушной раковины следует немедленно наложить швы, так как при выжидании сильно страдает жизнеспособность оторванного участка раковины и значительно уменьшаются шансы на благоприятное заживление. Passow справедливо указывает, что первичный шов часто дает возможность вернуть к жизни совершенно оторванные и пострадавшие в своем питании куски раковины.
Если вследствие значительного загрязнения и размозжения тканей . наложение первичного шва невозможно, то следует соединить края раны узкими полосками липкого пластыря, стараясь при этом устранить смещение поврежденных частей. Целесообразный образ действий при первом исследовании раны часто дает возможность предупредить более грубые, трудно устранимые впоследствии деформации.
При длительном закрытии ушной раковины повязкой часто наблюдается экзема, мешающая заживлению раны. Поэтому необходимо ежедневно снимать повязку на 1-2 часа, чтобы подвергнуть кожу раковины высушивающему действию воздуха и солнца.
Опыт последней империалистической войны показал, что небольшие сквозные ранения ушной раковины ружейными пулями довольно хорошо заживают, не оставляя каких-либо значительных следов (Frey).
Наблюдаемые при действии шрапнельных осколков ранения более значительных размеров, особенно такие, которые сопровождаются отрывом больших или меньших участков раковины, почти всегда ведут к деформациям ее. Разрастание перихондриума ведет к утолщениям, отрыв частей хряща вызывает значительное сморщивание. Развивающиеся рубцовые тяжи вызывают втяжения или спайки с соседними участками.
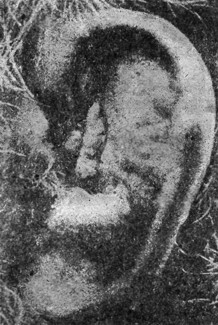 |
Рис. 1. Перихондрит ушной раковины. |
Наблюдения, произведенные во время империалистической войны, показали также, что огнестрельные ранения, к счастью, довольно редко осложняются перихондритом. Перихондрит (рис. 1) представляет собой флегмонозное воспаление надхрящницы, возбудителем которого является чаще всего синегнойная палочка, реже - пневмококк Френкеля. Перихондрит влечет за собой некроз хряща. В зависимости от размера некроза происходит большее или меньшее обезображивание ушной раковины - в некоторых случаях вплоть до полного исчезновения всего хряща. Перихондрит ушной раковины наблюдается иногда в результате пластики наружного слухового прохода при радикальной операции, обычно к концу второй или началу третьей недели. В это время температура начинает подниматься, края раны припухают, затем краснеют, хрящевая часть слухового прохода становится отечной и после нескольких дней довольно жестоких болей появляется флюктуация на передней поверхности раковины. Тампоны в трепанационной ране обычно окрашиваются в синеватый цвет. Распространен взгляд, что в таких случаях причиной осложнения является случайное ранение хряща с последующей его инфекцией. Такой взгляд, по нашему мнению, не всегда правилен, ибо нам приходилось наблюдать случаи перихондрита при отсутствии какого бы то ни было видимого ранения хряща.
Терапия перихондрита ушной раковины заключается в первое время в применении согревающих компрессов, пропитанных жидкостью Бурова, содовым раствором или раствором спирта. В трепанационную рану вкладываются полоски марли, пропитанной 2- 5% раствором ляписа. Перекиси водорода при лечении перихондрита следует избегать; так как синегнойная палочка принадлежит к аэробным бактериям. При первом появлении флюктуации применяются большие разрезы с последующим выскабливанием омертвевших участков хряща острой ложкой.
Другим важным по своим последствиям осложнением при повреждениях ушной раковины является сужение наружного слухового прохода. Это осложнение может легко возникнуть в том случае, если повреждение локализуется на месте перехода раковины в слуховой проход. Образующийся при этом рубец вследствие свойства его сморщиваться, ведет иногда к резкой атрезии слухового прохода (Schwartze, Passow). Особенно опасны в этом отношении повреждения, расположенные впереди козелка. Нам пришлось однажды наблюдать такой случай атрезии слухового прохода после удара палкой. У больного в результате полученной раны образовался рубец на передней стенке кожного отдела слухового прохода с последующим сужением, через которое можно было провести лишь тонкий зонд. Для предупреждения такого осложнения необходимо возможно раньше тщательно соединить швами края раны в начальном отделе слухового прохода.
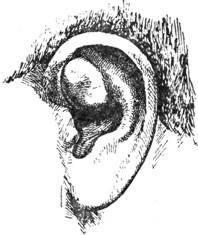 |
Рис. 2. Отгематома. |
Кроме перихондрита, существует еще один процесс, могущий повести к деформации ушной раковины и вызываемый обычно повреждением раковины каким-либо тупым орудием или предметом, подействовавшим на нее в тангенциальном направлении. Таким процессом является отгематома, представляющая собой скопление лимфатической жидкости и крови между хрящом и надхрящницей или между надхрящницей и кожей (рис. 2). Чаще всего отгематома наблюдается у рабочих, которым приходится носить большие тяжести на плечах, например, у грузчиков, мясников, затем у боксеров и цирковых борцов, иногда у футболистов, у душевнобольных.
Патогенез и симптоматология. При тангенциальном направлении насилия кожа отрывается от надхрящницы, либо кожа с надхрящницей - от хряща, вследствие чего мелкие сосуды, расположенные под кожей, разрываются без нарушения целости последней. Таким образом, возникает припухлость под кожей сине-багрового или красного цвета. Размер припухлости обычно не превышает размера лесного ореха, но иногда достигает величины куриного яйца. Появление отгематомы происходит без заметной местной реакции, безболезненно. При пункции или разрезе выделяется желтая, серозная, часто кровянистая, самопроизвольно не свертывающаяся жидкость.
Исход. Отгематома оставляет после себя очень часто стойкую деформацию раковины, что объясняется некрозом хряща и его последующим Рубцовым сморщиванием. То же наблюдается при вторичной инфекции содержимого отгематомы и нагноении ее. При этом происходит, с одной стороны, гнойное расплавление хряща и надхрящницы, а с другой - новообразование рубцовой и хрящевой ткани. Незначительных размеров отгематомы могут в редких случаях бесследно рассосаться и исчезнуть.
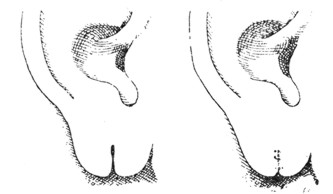 |
Рис. 3 а. Пластика при раздвоении ушной мочки (нецелесообразный метод) |
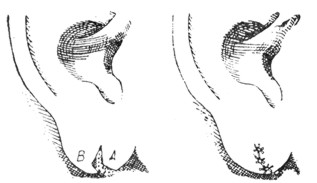 |
Рис. 3 б. Пластика при раздвоении ушной мочки (по Knapp'у). |
Терапия при очень маленьких отгематомах заключается в наложении давящей повязки, при больших отгематомах необходимо при помощи шприца вытянуть жидкость при строжайшем соблюдении правил асептики и затем наложить давящую повязку. Если отгематома нагноилась, то надо удалить гной большим разрезом кожи. При очень обширных нагноившихся отгематомах Seligmann предложил временно резецировать всю кожу над припухлостью, выпустить жидкость и затем положить резецированную кожу обратно и укрепить ее стерильной повязкой при помощи липкого пластыря. Таким способом Selligmann получил у одиннадцати больных гладкое заживление без деформации раковины в течение десяти дней. Muck совершенно резецирует кожу над отгематомой и оставляет хрящ обнаженным. Этот способ дает, по словам Muck'a, прекрасный результат, который он объясняет следующим образом: при линейном разрезе кожи, отделившейся от хряща, на внутренней ее поверхности образуются грануляции, продуцирующие гной, тогда как обнаженный хрящ еще не гранулирует. После удаления кожи грануляции постепенно закрывают хрящ, а затем покрываются эпидермисом.
Раздвоение ушной мочки редко бывает врожденным, чаще происходит вследствие ношения грубых и тяжелых серег.
Лечение. При простом оживлении эпидермизованных краев разорванной мочки обычно получается небольшой карман, как это видно на рисунке 3а. Прекрасные результаты дает пластическая операция по Knapp'у. При этой операции вырезывается на передней половине мочки небольшой кусок ее в виде ломаной линии (рис. 36), а на задней половине мочки образовывают язычок, который прикладывается к соответствующей части передней половины. Затем накладываются швы. При таком способе никакого кармана на нижнем крае мочки не получается.
При переломах хряща ушной раковины лучший способ избежать деформации заключается в наложении на две недели повязки, фиксирующей раковину к черепной коробке (Bonain).
Повреждения раковины наблюдались также у новорожденных вследствие неудачного наложения акушерских щипцов.
Кроме механических повреждений, на ушной раковине наблюдаются иногда ожоги различными химическими веществами, а также кипятком, водяным паром или пламенем. Ожоги эти лечат по обычным правилам хирургии аналогично ожогам других частей тела. При этом нужно стремиться помешать образованию руб-цовой атрезии в начальной части наружного слухового прохода.
Отморожение ушной раковины бывает различной степени - от красноты и отека до образования трещин, пузырей и некроза хряща. Почти всегда оно сопровождается резким зудом, иногда болями. Легкие отморожения не опасны; более серьезный прогноз дают отморожения при некрозе хряща.
Лечение должно преследовать цель восстановить кровообращение. Рекомендуется растирание ушей водкой, камфорным спиртом с последующим наложением пропитанной жиром легкой повязки. При образовании трещин тушируют их 5-10% раствором ляписа.
Повреждения ушной раковины имеют не только косметическое значение, но несомненно влияют и на слуховую способность. В настоящее время можно считать установленным, что ушная раковина человека играет значительную роль не только в восприятии звуков, особенно высоких, но и в слуховой ориентации (Weber, Gradenigo, Bonain). Из этого вытекает необходимость исправления деформации или даже полного восстановления утраченной раковины. Однако пластическое восстановление ушной раковины принадлежит к труднейшим задачам пластической хирургии и требует величайшего терпения от больного и врача. Для удовлетворительного косметического результата требуется не только возместить имеющийся дефект кожным лоскутом, но и придать ему соответствующее положение и форму. Дать какие-нибудь твердо определенные способы пластики для всех случаев, конечно, невозможно. Можно лишь указать общие принципы, которые хирургу предоставляется видоизменять в каждом отдельном случае согласно данным особенностям. Легче всего восстановить ушную мочку, так как она не нуждается ни в каком поддерживающем аппарате. По предложению Dieffenbach'a пользуются для этого двойным кожным лоскутом на ножке, взятым с шеи или с кожи сосцевидного отростка. После приживления лоскута ножку перерезают. Однако вновь образованная мочка впоследствии иногда сморщивается, и таким образом, результат не оправдывает затраченного труда и страданий больного.
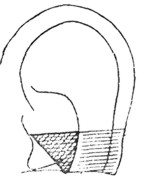 |
Рис. 4. Пластика мочки ушной раковины (по Esser'y). |
Esser предложил свой способ, сущность которого ясна из рис. 4. На пространстве, заштрихованном дважды, удаляется вместе с хрящом и кожа передней поверхности; на пространстве, заштрихованном один раз, удаляется лишь хрящ. Затем соединяются швами отдельно края раны в хряще и в коже. Для пластического возмещения ушной раковины Dieffenbach пользовался двойным лоскутом с волосистой части головы, однако этот способ не дает удовлетворительных результатов.
Korte и Lexer предложили брать клинообразный кусок со здоровой раковины и пересаживать на поврежденную. Korte целиком пересаживал взятый кусок на поврежденную раковину и затем, в случае надобности, исправлял полученный результат языкообразным лоскутом с поверхности сосцевидного отростка. Lexer поступал иначе: с задней поверхности клинообразного куска, взятого со здоровой раковины, он отсепаровывал кожу, отворачивал ее и таким образом превращал треугольник в ромб. Освежив затем поверхность дефекта, Lexer вшивал в него полученный ромб. После приживления он покрывал заднюю поверхность вновь образуемой раковины кожей, полученной после дугообразного разреза, изображенного на рис. 5.
Описанный способ имеет тот недостаток, что он до некоторой степени уродует здоровую ушную раковину, вызывая уменьшение ее размера. Поэтому Eitner видоизменил способ Lexer'a следующим образом: он берет со здоровой раковины лишь серповидный кусок, покрытый кожей только с задней стороны. Если при этом оставить вверху и внизу мостик не менее 1 см, то этот серп, даже при довольно большой ширине, не нарушает формы здоровой раковины. Для образования новой раковины Eitner освежает область ее прикрепления также серпообразно и приживляет туда взятый серпообразный лоскут. После приживления имплантированного куска он отделяет его сзади от черепа и покрывает его заднюю поверхность лоскутом на ножке, взятым с задне - боковой области шеи. Schmieden пользуется для восстановления раковины кусками реберного хряща, который он предварительно имплантирует под кожу плеча, а затем переносит на поврежденную раковину в виде лоскута на ножке. Joseph также пользуется кожными лоскутами, взятыми с плеча, но его способ отличается от предыдущего тем, что он сперва образовывает лишь, кожную покрышку для раковины, а после окончательного приживления кожи имплантирует позднее соответственно прилаженную костную пластинку с большеберцовой кости, покрытую надкостницей.
Все эти способы иногда дают сравнительно удовлетворительные результаты, но нередко кончаются неудачей. Кроме того, они отнимают очень много труда и времени. Поэтому возникло естественное стремление достигнуть, цели более простым и скорым способом, путем соответствующего протеза. Такие протезы изготовлялись из различных материалов - каучука, целлулоида и алюминия, но все они не могли вполне имитировать, живую ткань.
Лишь в 1913 году Henning'y удалось довольно хорошо разрешить эту задачу путем применения изобретенной им массы, из которой получены протезы, вполне удовлетворяющие косметическим требованиям. Протез прикрепляется к дуге, которая надевается на голову и скрывается волосами или приклеивается к боковой поверхности головы.
Наружный слуховой проход. Повреждения наружного слухового прохода могут быть прямые и косвенные; они могут локализоваться в хрящевом отделе или в костном, а иногда и в обоих отделах. Поверхностные повреждения кожного покрова наружного слухового прохода наблюдаются часто после почесывания в ухе булавками, зубочистками, спичками и другими тупыми предметами. Такие повреждения большей частью не влекут за собой дурных последствий, но иногда вызывают ограниченные или диффузные воспалительные процессы вплоть до рожистого воспаления.
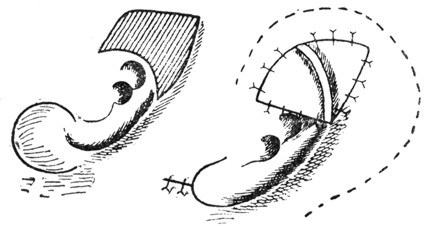 |
Рис. 5. Пластика ушной раковины (по Lexer'y). |
Более глубокие повреждения могут быть вызваны попавшими в слуховой проход инородными телами.
Так, нам пришлось однажды оперировать больного с гнойными выделениями из левого уха и из свища на верхушке левого сосцевидного отростка. На задне-нижней стенке резко суженного слухового прохода имелось окруженное грануляциями свищевое отверстие, из которого выделялся гной, окрашенный в фиолетовый цвет. По словам больного, три месяца тому назад ему был нанесен удар в левый висок, после чего он вскоре и заболел. Во время операций был обнаружен чернильный карандаш, одним концом пробивший задне-нижнюю стенку слухового прохода, а другим - кожу на верхушке сосцевидного отростка. По счастливой случайности не был поврежден хрящ слухового прохода, вследствие чего дело обошлось без последующего сужения, обычно наступающего после более глубоких и обширных повреждений.
Хрящевой отдел слухового прохода может быть поврежден остроконечными ножами, проникающими сквозь козелок и ранящими переднюю и заднюю стенки слухового прохода. При этом обычно не обходится без тяжелых повреждений соседних тканей и органов.
Иллюстрацией к такого рода повреждениям может служить случай, который нам пришлось наблюдать в нашей клинике. Больному была нанесена рана финским ножом позади ушной раковины в области ее прикрепления, на уровне нижней стенки слухового прохода. При осмотре больного через две недели после ранения было обнаружено следующее: позади ушной раковины имелась небольшая рана, проникавшая сквозь заднюю стенку слухового прохода в его просвет; барабанная перепонка. перфорирована, слух незначительно понижен. В области верхушки сосцевидного отростка имелся инфильтрат, захватывавший область околоушной железы. Все ветви левого лицевого нерва парализованы, левая половина небной занавески неподвижна, на левой половине языка понижена чувствительность, левая голосовая связка неподвижна. На другой день после поступления в клинику появилось сильное кровотечение из раны, которое не удалось остановить тампонадой. Так как источник кровотечения был неизвестен, то предварительно была перевязана наружная сонная артерия, затем, по расширении раны, был обнаружен и перевязан кровоточащий сосуд-веточка позвоночной артерии. Таким образом, в данном случае, кроме повреждения слухового прохода, получилось повреждение ствола лицевого нерва, глоточно-язычного нерва, возвратного нерва и ветви тройничного нерва.
Особенный интерес для врачей-отиатров представляют те повреждения хрящевого отдела слухового прохода, которые иногда имеют место при операции на сосцевидном отростке вследствие неосторожного отодвигания переднего края трепанационной раны слишком далеко вперед или разрыва стенки слухового прохода острыми крючками. Такой разрыв представляет собой фистулезный ход, соединяющий слуховой проход с трепанационной полостью, и может легко повести к атрезии слухового прохода.
Ожоги наружного слухового прохода кипятком, водяным паром, расплавленным металлом, химическими кислотами и щелочами наблюдаются почти исключительно у заводских рабочих во время несчастных случаев. Во время империалистической войны описано и зарегистрировано довольно большое количество подобных случаев, имевших своей целью членовредительство для избавления от посылки на фронт. Излюбленными средствами в таких случаях являются кислоты - карболовая, серная, соляная, азотная и иногда концентрированный раствор сулемы. Если ожог ограничивается лишь кожей слухового прохода, то он может окончиться полным выздоровлением. Если же ожог повредил, кроме кожного покрова, также хрящевую или костную стенку канала, то дело обычно кончается атрезией. Но чаще всего ожог поражает и более глубокие отделы уха и тогда он может вызвать воспаление среднего и внутреннего уха со всевозможными осложнениями.
Терапия ожогов состоит в применении болеутоляющих средств - ортоформ или анестезин в виде порошка или мази, а также кокаина или новокаина в виде раствора. Образующиеся грануляции выскабливают острой ложкой или прижигают ляписом, трихлоруксусной или хромовой кислотой. Во избежание сужений применяется тампонада слухового прохода, но часто все эти мероприятия не ведут к цели, и наступает атрезия, для устранения которой требуется оперативное вмешательство.
Непрямые изолированные повреждения хрящевого отдела слухового прохода наблюдаются редко. Это явление объясняется, по Ostmann'y, существованием так называемых санториниевых нарезок, которые препятствуют перелому хряща при насилиях, действующих по оси слухового прохода.
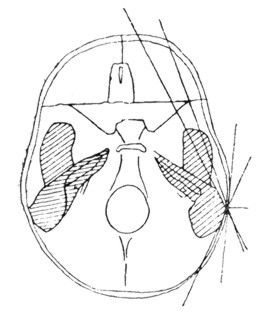 |
Рис. 6. Наиболее частые направления огнестрельных ранений наружного слухового прохода. |
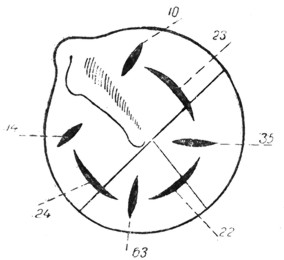
Прямые повреждения костного отдела слухового прохода имеют место почти исключительно при огнестрельных ранениях. Главный контингент таких ранений дают ружейные пули (Alexander и Urbantschitsch). Различают ранения сквозные и несквозные. При сквозных ранениях пуля проходит через слуховой проход в сагиттальном или косом направлении (рис. 6). Входное отверстие находится где-нибудь впереди уха, в области глазницы или носа. Выходное отверстие находится в области сосцевидного отростка. При этих ранениях повреждения очень редко ограничиваются наружным слуховым проходом и одновременно поражаются сосцевидный отросток, другие отделы среднего уха, а иногда и внутреннее ухо. Несквозные ранения костного слухового прохода имеют место в случаях, когда пуля находится на излете, вследствие чего она теряет большую часть своей живой силы. Направление пули в этих случаях обычно фронтальное. Она может при этом просто застрять в полости слухового прохода, не причинив серьезных повреждений его стенкам, но может также вклиниться в одну из его стенок. Все сказанное о ранениях ружейной пулей относится в полной мере и к ранениям осколками артиллерийских снарядов.
При огнестрельных ранениях наружного слухового прохода очень часто наблюдаются повреждения других отделов уха и соседних органов не только самим снарядом, но и осколками стенок слухового прохода. Так, повреждение передней стенки слухового прохода сопровождается обычно внедрением костных осколков в сустав нижней челюсти. Нередко поражается лицевой нерв и притом чаще всего не самим снарядом, а косвенно, вследствие образовавшихся трещин в Фаллопиевом канале. Иногда наблюдаются упорные кровотечения из слухового прохода, прекращающиеся лишь после перевязки наружной сонной артерии. Таким образом, огнестрельные ранения наружного слухового прохода сопряжены с довольно серьезными опасностями, непосредственно угрожающими жизни пострадавших. Кроме того, такие ранения почти всегда сопровождаются стенозами и атрезиями слухового прохода. Последние образуются потому, что повреждение костного слухового прохода обычно сопровождается нагноением, образованием грануляций на стенках слухового прохода, сращением противолежащих стенок с последующим Рубцовым сморщиванием грануляционной ткани. Особенно неблагоприятны случаи со значительным оскольчатым переломом костного канала, при котором может образоваться атрезия слухового прохода на всем его протяжении.
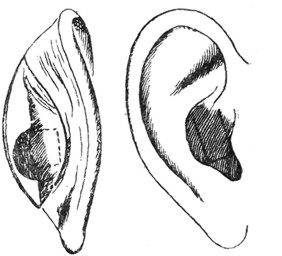 |
Рис. 7. Пластика при атрезий слухового прохода (по Ruttin'y). |
Цель лечения, если нет тяжелых повреждений более глубоких частей органа слуха - предупредить образование стенозов и атрезий: при повреждении хрящевого отдела наружного слухового прохода удаляют острой ложкой грануляции, если они имеются; если грануляции невелики, то их прижигают ляписом, напаянным на зонд, или 30% раствором хромовой кислоты с последующей сухой тампонадой стерильной марлей, либо резиновым дренажем, обернутым стерильной марлей. При поражении костного отдела эти меры очень редко ведут к цели, так как многочисленные мелкие секвестры упорно поддерживают нагноение. В таких случаях лучше всего приступить сразу к оперативному удалению осколков.
Лечение уже наступившего стеноза наружного слухового прохода может быть только оперативным, так как практиковавшиеся прежде способы бескровного расширения сужения оказались совершенно бесполезными. Показания к оперативному вмешательству при стенозах наружного слухового прохода могут быть абсолютными или относительными. Безусловным показанием к производству операции служит наличие нагноения позади стеноза, ибо такое нагноение может вызвать интракраниальное осложнение. Относительным показанием является понижение слуха типа поражения звукопроводящего аппарата. Полная глухота без нагноения не может служить показанием к операции, ибо последняя не может принести никакой пользы.
Образ действия при оперативном вмешательстве зависит от местоположения и распространения; стеноза. Для устранения стеноза начальной части слухового прохода поступают так: отсепаровывают кожу, прикрывающую суженное место, затем удаляют рубцы и полученный дефект прикрывают кожей. Friedlander и Rhese рекомендуют вырезать кус очки хряща из козелка, чтобы таким образом уменьшить натяжение кожного покрова.
 |
Рис. 8. Пластика слухового прохода при его атрезий (по Schwartze). |
Ruttin рекомендует сначала отсепаровать раковину, вырезать из раковины часть хряща, а из кожного покрова раковины образовать лоскут и завернуть его в слуховой проход (рис. 7).
При обширных, более глубоко расположенных стенозах необходимо прежде всего отсепаровать сзади раковину и слуховой проход, ибо только таким способом можно исследовать, на какую глубину распространяется стеноз и какова причина, его вызывающая, а также создается возможность расширить костный канал, если это требуется по обстоятельствам данного случая. После удаления из суженного слухового прохода всей рубцовой ткани производится расширение костного канала путем сдалбливания задней костной стенки долотом до получения достаточно широкого канала. Пластическое закрытие образовавшегося в слуховом проходе дефекта кожи можно, по Shwartze, произвести при помощи Korner'овского лоскута, применяющегося при пластике слухового прохода после радикальной операции (рис. 8). Ruttin берет кожный лоскут на ножке из области сосцевидного отростка и заворачивает его в слуховой проход, после чего отсепарованную раковину пришивает обратно на свое место, а ножку лоскута перерезывает через 10-14 дней. (рис. 9).
Для самых тяжелых случаев Ruttin предложил модификацию своего способа, заключающуюся в следующем: резиновый дренаж, соответствующий по своим размерам здоровому слуховому проходу, разрезывают по длине и пришивают позади больного уха в распластанном виде. Кожу вокруг дренажа отсепаровывают на всем протяжении, кроме ножки вблизи раковины, заворачивают вокруг дренажа и вместе с ним вводят в слуховой проход. Раковину пришивают обратно на свое место и через 10-14 дней, после приживления лоскута, ножку его перерезают (рис. 10 и 11).
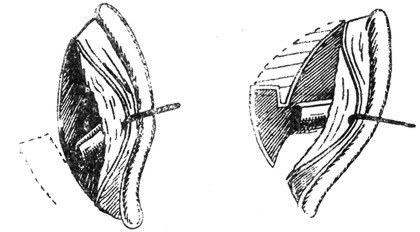 |
Рис. 9. Пластика при атрезии наружного слухового прохода (по Ruttin'y). |
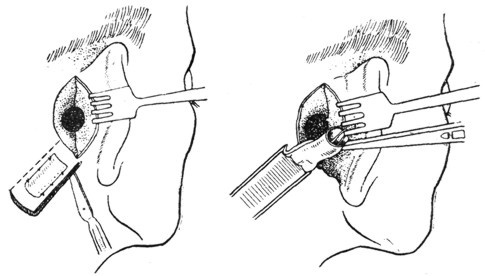 |
Рис. 10-11. Пластика при полной атрезии наружного слухового прохода (по Ruttin'у). |
Способ Neumann'a: переднюю стенку слухового прохода формируют из кожи козелка, который предварительно тщательно отсепаровывают от лежащей под ним рубцовой ткани. Для образования верхней, задней и нижней стенок слухового прохода позади раковины отпрепаровывают кожно-надкостничный квадратный лоскут. От этого лоскута при помощи разрезов, проникающих лишь до надкостницы, отпрепаровывают три лоскута. После удаления рубцовой ткани и расширения долотом костного канала слухового прохода образованные кожные лоскуты опускают в слуховой проход и рану за ухом закрывают швами (рис. 12-15).
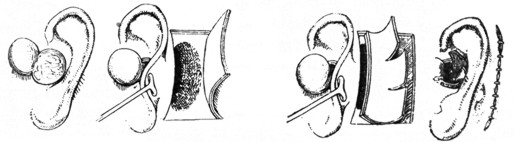 |
Рис. 12-15. Пластика при атрезии наружного слухового прохода (по Neumann'у). |
Необходимым условием успеха при всех способах пластического восстановления слухового прохода является тщательное и почти всегда длительное последовательное лечение в виде тампонады, очистки и т.п. Застрявшие в слуховом проходе пули или шрапнельные осколки подлежат удалению оперативным путем. Если они лежат свободно в канале, то способ удаления их не отличается от обычного способа удаления инородных тел; при вклинении их в стенку нельзя обойтись без отсепарования раковины и кожного покрова задней стенки слухового прохода, а иногда приходится снести и часть костного слухового прохода.
 |
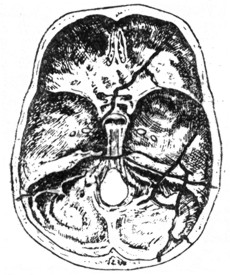 |
Рис. 16. Частота расположения травматических разрывов барабанной перепонки. |
Рис. 17. Направление переломов основания черепа и пирамиды. |
Непрямые повреждения костного отдела слухового прохода в виде переломов наблюдаются при падении на нижнюю челюсть или при распространении переломов основания черепа на слуховой проход. В первом случае наблюдаются переломы на нижне-передней стенке, а во втором - на задне-верхней. Переломы нижне-передней стенки могут быть односторонними или двусторонними. Они менее тяжелы, чем переломы задне-верхней стенки. Последние часто комбинируются с переломами основания черепа.
Диагноз непрямого повреждения костного отдела слухового прохода основывается на анамнестическом указании об имевшей место травме и на ряде признаков. Такими симптомами могут быть: 1) кровянистое выделение из наружного слухового прохода, реже - из среднего уха, 2) болезненность при давлении на сочленение нижней челюсти, 3) боль как при жевании, так и при всяком движении нижней челюсти, 4) при тяжелых повреждениях сустава нижней челюсти - неподвижность нижней челюсти или даже ее деформация, 5) иногда мозговые симптомы различной интенсивности - тошнота, рвота, головокружение, замедление пульса и т. д., связанные с сотрясением мозга.
Отоскопическая картина. Припухание или выпячивание поврежденной стенки, иногда разрыв барабанной перепонки; в некоторых случаях можно видеть костные осколки. При постановке диагноза незаменимым подспорьем является рентгеновское исследование (Вульфсон, Диллон, Гинзбург).
Для суждения о состоянии более глубоких отделов уха служит исследование кохлеарного и вестибулярного аппаратов, если общее состояние больного допускает возможность такого исследования.
Терапия переломов передней стенки имеет целью устранить движение нижней челюсти, дабы не допустить смещения частей сломанной стенки. Для этого слуховой проход закрывается стерильным тампоном, а на нижнюю челюсть накладывается соответствующая повязка. Больному назначается жидкая диэта. Кровяные сгустки из слухового прохода лучше не удалять во избежание инфекции.
Взгляды авторов на терапию переломов задней и задне-верхней стенки различны. Voss, например, придерживается в таких случаях активного образа действий: он очищает слуховой проход от кровяных сгустков при помощи тупого крючка и старается рассмотреть, не повреждена ли задне-верхняя стенка наружного слухового прохода, что обычно указывает на перелом черепа. Такие случаи, па мнению Voss'a, должны быть радикально оперированы, так как из слухового прохода инфекция может легко проникнуть в полость черепа непосредственно через трещину в костной стенке или через предварительно инфицированное среднее ухо. Voss поступает следующим образом: отсепаровав мягкие покровы, как при антротомии, он отыскивает трещины, резецирует их края на всем протяжении, затем удаляет осколки слухового прохода. При наличии переломов сосцевидного отростка и барабанной полости производится радикальная трепанация.
Другие авторы (Lange, Muck, Korner) держатся противоположного взгляда и при всех переломах костного отдела наружного слухового прохода действуют консервативно, прибегая к хирургическому вмешательству лишь при наличии осложнений. Нам пришлось за последние годы наблюдать несколько случаев непрямого перелома наружного слухового прохода после падения и ударов тупыми предметами по голове. Во всех случаях наблюдались переломы черепных костей и одновременно перелом задней стенки костного наружного слухового прохода. Наш образ действий оставался во всех случаях выжидательным до тех лор, пока не появлялись какие-нибудь осложнения. При наличии последних мы переходили к хирургическому вмешательству, ограничиваясь лишь вскрытием полостей среднего уха и удалением всех пораженных частей его, а трещины черепных костей мы оставляли в покое. Во всех наших случаях ни разу не наблюдалось интракраниальных осложнений, и все больные выздоровели.
|
The requested URL /down.htm was not found on this server.