
The requested URL /topic.htm was not found on this server.
Различают экстраназальные, интраназальные и маргинальные сращения. К экстраназальным относят атрезии, расположенные в носоглотке, кзади от хоанальной рамки (рис. 4). Интраназальные атрезии находятся в носовой полости кпереди от хоан. Маргинальные атрезии захватывают также костную рамку хоан (рис. 5). Чрезвычайно редко задние сращения бывают наследственными. Не часты случаи и приборетенных атрезии (люэс, волчанка, склерома). Большинство описанных наблюдений относятся к врожденным формам (Шевелев, Хилов, Теняев, Фришман, Окунев и др.).
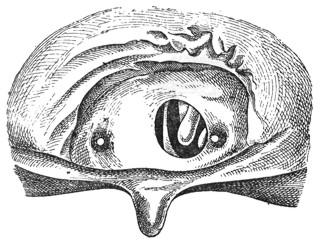 |
Рис. 4. Экстраназальная хоанальная атрезия (по Griinwald). |
Врожденные формы. Чаще всего врожденные атрезии бывают маргинального типа. Гистологически они состоят из костной, реже соединительной ткани различной толщины. В случае Wildenberg костная атрезия была толщиной в 1,5 см. Обычно же толщина их все же незначительна и не во всех квадрантах одинаковая. Наиболее утолщенными бывают латерально-верхние и медиально-нижние квадранты, центральная же часть представляется более тонкой, иногда даже не костной, а перепончатой. Со стороны носа и глотки атрезии покрыты слизистой оболочкой, более васкуляризированной на периферии, чем в центре. Располагаются атрезии не строго во фронтальной плоскости, а косо снаружи сверху медиально вниз и имеют вид вогнутой вперед перегородки, сплошной или с небольшим эксцентрично расположенным отверстием. В более редких случаях (Jurasz) экстраназальные атрезии представляются в виде гардинообразных складок, расположенных за хоанами от одного валика евстахиевых труб до другого. Генетически задние атрезии обусловлены неправильным развитием хоанальной рамы и являются, таким образом, одной из слабых степеней уродства (аномалией). Это подтверждается тем обстоятельством, что одновременно с хоанальными атрезиями наблюдаются и другие аномалии развития организма - асимметрия твердого неба, ненормальная длина язычка, uvula bifida, разделенный tragus, fistula auris congenita, гемиатрофия лица и др. Больше того, в случае Scheier при односторонней атрезии хоан имелось недоразвитие правой половины груди, правого плеча и ступни. Чаще всего задние сращения сопутствуют лепторинии и лептопрозопии, но не исключена возможность развития их также у платиринов, хамепрозопов (Шевелев).
Приобретенные формы. В этиологии этих форм обычно лежит инфекционная причина (люэс, волчанка, склерома). Как последствие язвенного наследственного люэтического процесса в носоглотке находят рубцовые диафрагмы, циркулярно прикрепляющиеся к мягкому небу, к боковым и верхней стенкам глотки (Окунев). При лепре в свежих случаях хоанальные сужения имеют инфильтрационный характер, позднее же представляются в виде рубцовых тяжей (Беловидов). Склеромные рубцы, развиваясь в результате перерождения специфических инфильтратов, имеют вид плотных воронкообразных сращений (Воячек). Травматические сужения хоан являются чрезвычайной редкостью, так как ранения в этой области в большинстве случаев смертельны.
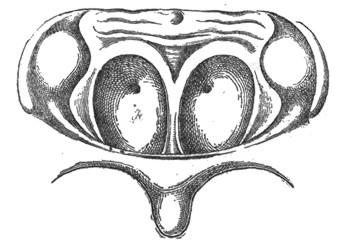 |
Рис. 5. Маргинальная атрезия хоан (по Zausch). |
Симптоматология и терапия. Больные при задних сращениях жалуются преимущественно на затруднение или даже полное выключение носового дыхания. По временам из носа выделяется тягучая слизь, которую больные не в состоянии высморкать. Очень скоро развивается аносмия, а иногда и потеря вкуса. Голос в некоторых случаях приобретает гнусавый оттенок (rhinolalia aperta). Помимо местных симптомов, имеются жалобы на явления со стороны соседних и отдаленных органов: сухость в глотке, плохой слух, кашель, исхудание, головные боли, потливость лица на пораженной стороне (конгенитальный парез симпатических волокон). При объективном исследовании в полости носа находят залежи слизи, имеющей консистенцию сырого яичного белка. По удалении этой слизи удается видеть сплошную мембрану или диафрагму, с небольшим эксцентрично расположенным отверстием. Хоанальное сращение особенно хорошо видно при задней риноскопии. В затруднительных случаях для диагностических целей применяют промывание носа: при тотальных заращениях жидкость выливается обратно, при наличии же отверстий - попадает в глотку или другую половину носа. Со стороны глотки и верхних дыхательных путей находят обычно гиперемию слизистой (результат ротового дыхания). В некоторых случаях наблюдают поражение слезопроводящих путей - дакриоцистит. Отоскопически часто находят втянутость барабанных перепонок, перфорации и гнойные выделения (сальпингоотит, гнойный отит). В раннем детском возрасте выключение носового дыхания может довести до удушья, которое проходит как только ребенок открывает рот. Нарушается питание ребенка: он не в состоянии сосать, его приходится кормить с ложечки. Риноскопически исследовать ребенка часто бывает невозможно и в целях объективной диагностики приходится прибегать к пальпации носоглотки и рентгенографии.
Лечение хоанальных атрезий хирургическое. Выбор способа операции обусловливается степенью поражения. При перепончатых атрезиях применяют хирургическую диатермию или крестообразные разрезы и выкусывание сращений конхотомом с последующей дилатацией резиновыми трубками. При костных атрезиях приходится применять трепанацию. Однако, удаление долотом одной только атрезий не предотвращает рецидивов. Siebenmann заметил, что рецидивы наблюдаются реже, если одновременно с атрезией будет удален и свободный край сошника при помощи изогнутого вверх конхотома. В трудно доступных случаях Uffenorde предлагает такой подход к атрезий: субмукозно резецируется носовая перегородка, отсепаровывается слизистая ат.резии, а затем долотом и щипцами удаляется костное заращение. Von Eicken в целях предотвращения рецидива комбинирует операции Зибенмана и Уффенорде, субмукозно резецирует носовую перегородку вместе со свободным краем сошника и одновременно удаляет атрезию. Таким же способом пользуется и клиника Воячека, стой только разницей, что радикальная резекция перегородки заменяется консервативной мобилизацией по Воячеку.
|
The requested URL /down.htm was not found on this server.