
The requested URL /topic.htm was not found on this server.
Анестезия в области лица предусматривает тщательное знание его иннервации, равно как анатомии и топографии черепа в целом. Благодаря трудам Braun, Hartel и других исследователей мы в настоящее время овладеваем методикой местной анестезии в данных областях. Вряд ли кто-нибудь из хирургов отказывается от больших преимуществ местной анестезии при операциях на лице и лицевом черепе.
Главным нервом чувствительной иннервации лица, носа и его придаточных полостей является n. trigeminus с его тремя ветвями (рис. 1, 2). Со стороны шеи на лицо переходят еще n. auricularis magnus, nn. occipitales minor и major; первые два - от шейного сплетения, последний - от второго шейного нерва.
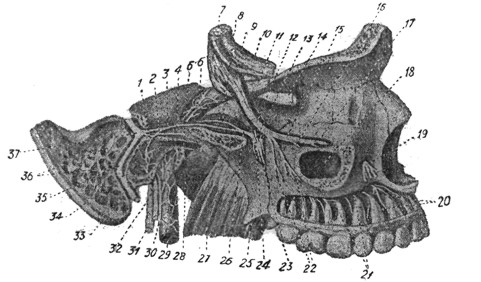 |
Рис. 1. |
Область лба иннервируется n. supraorbitalis и n. frontalis от первой ветви тройничного нерва, область виска - n. auriculotemporalis от третьей ветви и ramus zygomaticotemporalis - от второй ветви. В иннервации области щеки принимают участие n. auriculotemporalis, ramus zygomaticofacialis и n. auricularis magnus. К области наружного носа идет ramus nasalis externus n. ethmoidalis anterioris (I ветвь); к верхней губе и ее окружности - n. infraorbitalis (II ветвь); к нижней губе и области подбородка - n. mentalis (III ветвь). Большие нервные стволы глубоких частей лица берут начало от третьей ветви тройничного нерва - n. mandibularis. Последний и находящийся на его медиальной поверхности ganglion oticum лежат у выхода из foramen ovale между mm. pterygoidei externus и internus. Здесь находятся также n. auriculotemporalis, большинство двигательных нервов для жевательных мышц и n. buccinatorius. Тут же между обоими mm. pterygoidei лежат обе главные ветви n. mandibularis: кпереди - n. lingualis и несколько кзади от него - n. alveolaris inferior. N. lingualis вблизи места отхождения от ствола третьей ветви тройничного нерва принимает выходящую из гассеровой щели chorda tympani, несущую, как известно, секреторные волокна для слюнных желез от n. intermedius. N. lingualis является чувствительным нервом языка. Он распространяется по всей слизистой языка, преимущественно по боковой поверхности. Кроме упомянутых секреторных ветвей для слюнных желез, он несет вкусовые волокна для передней трети языка. Позади лежащий n. alveolaris inferior не является чисто чувствительным нервом, а отдает до входа в canalis mandibularis длинную тонкую двигательную веточку - n. mylohyoideus для одноименной мышцы и для переднего брюшка m. digastrici. Главная ветвь n. alveolaris inferior is оставляет нижнюю челюсть и переходит в n. mentalis, иннервирующий кожную и слизистую поверхности нижней губы. Чисто чувствительными ветвями третьей ветви тройничного нерва являются n. auriculotemporalis и n. buccinatorius, иннервирующий слизистую щеки; последний, однако, у места отхождения тесно связан с моторными нервами жевательных мышц. Двигательная часть тройничного нерва, идущая только в третьей ветви, кроме упомянутого n. mylohyoideus отдает ряд ветвей для жевательной мускулатуры (n. masticatorius); они, как правило, направляются раздельно, непосредственно отходя от ствола n. mandibularis.
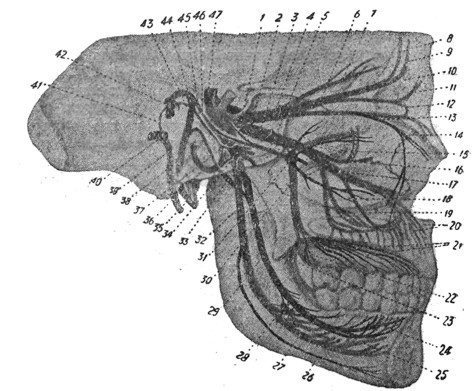 |
Рис. 2. |
Маленький плоский симпатический узел - ganglion oticum, прилегающий тотчас под foramen ovale к внутренней поверхности третьей ветви тройничного нерва, входит с ним в непосредственный контакт, равно как и с многочисленными его ветвями. Этот узел принимает n. petrosus superficialis minor от языко-глоточного нерва, дает небольшие веточки к m. tensor veli palatini и m. tensor tympani; в нем происходит обмен нервных волокон между nn. trigeminus, glossopharyngeus и sympathicus. Ganglion sphenopalatinum лежит глубоко в крылонебной ямке в области n. maxillaris (второй ветви тройничного нерва). Последний при выходе из foramen rotundum разделяется на n. inf raorbitalis и n. sphenopalatinus. N. infraorbitalis проходит по дну глазницы и по выходе из foramen infraorbitale снабжает чувствительными окончаниями поверхность лица в области щеки. Nn. sphenopalatini идут как чувствительные корешки к крылонебному узлу. От последнего отходят симпатические и моторные веточки в canalis pterygoideus Vidii - n. Vidianus. (Моторным корешком является n. petrosus superficialis major от n. facialis, чувствительным - n. petrosus profundus от симпатического сплетения внутренней сонной артерии). От крылонебного узла иннервируются задние отделы носовой полости, твердое и мягкое небо через посредство nn. palatini, проходящих через canalis pterygopalatinus.
Наиболее слабой из всех трех ветвей тройничного нерва является глазная ветвь - n. ophthalmicus; она тянется латерально от sinus cavernosus и n. abducens к fissura orbitalis superior, У входа в последнюю n. ophthalmicus делится на три конечные ветви: медиально расположенную I ветвь - n. nasociliaris, далее - n. frontalis и латерально - n. lacrimalis. N. ciliaris совместно с n. oculomotorius и n. abducens вступает в орбиту поверх глазного нерва, направляется к внутренней стенке глазницы в области foramen ethmoidale anterius, лежащего на верхнем крае lamina paруrасеа; делится на n. infratrochlearis и n. ethmoidalis anterior. Последний достигает через foramen ethmoidale anterius передней черепной ямки, покрытый dura mater тянется по lamina cribrosa кпереди и вступает через одно из передних ее отверстий в полость носа, где разделяется на rr. nasales anteriores, rr. nasales mediales - для передних отделов слизистой носовой перегородки, rr. nasales laterales - для слизистой передних отделов латеральной стенки носа и на r. nasalis externus, проникающую на стыке костного и хрящевого отделов носа наружу и снабжающую чувствительными окончаниями кожу до кончика носа. Вторая конечная ветвь - n. frontalis - тянется непосредственно под сводом орбиты по m. levator palpebrae superioris и делится на высоте средины глазницы, давая медиально идущий n. supratrochlearis и n. supraorbitalis, направляющийся к incisura supraorbitalis. Третья конечная ветвь - n. lacrimalis - тянется к наружному верхнему углу глаза, к слезной железе.
Если нужно анестезировать наружную кожу лба, то для этого достаточно произвести инфильтрацию по горизонтальной линии вдоль верхнего края глазницы 0,5% раствором новокаина и Kalii sulfurici согласно приведенной прописи. Когда же необходимо сделать инъекцию в n. supraorbitalis (при невралгии последнего или для изолированной периферической проводниковой анестезии), ощупывают incisura supraorbitalis и по ней проводят иглу в foramen supraorbitale. Эту инъекцию мы считаем важной при наружной операции на лобной пазухе, ибо при этом анестезируется надкостница лобной кости. Анестезируемая область распространяется высоко до темени, но не достигает средней линии.
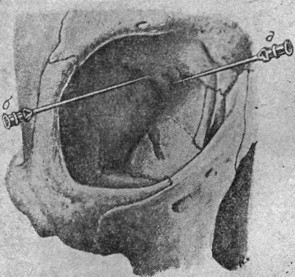 |
Рис. 3. Положение иглы при медиальной (а) и латеральной (б) орбитальной инъекции. |
Если имеют в виду прервать чувствительность остальных частей n. ophthalmici, то предпринимают инъекции в глубину глазницы - латеральную и медиальную орбитальную инъекцию. Латеральная орбитальная пункция имеет цель депонировать анестезирующую жидкость в окружности fissura orbitalis superior. Для обезболивания n. frontalis и n. lacrimalis игла вводится под углом в 45° к сагитальной плоскости по наружной стенке глазницы (рис. 3). Здесь встречаются известные трудности. Латеральная орбитальная стенка не всегда плоска и вертикальна, иногда она более или менее вогнута. Кроме того, fissura orbitalis superior на своем протяжении весьма вариабильна. Поэтому неизбежны образование гематом и другие осложнения. При необходимости тщательной проводниковой анестезии в области первой ветви тройничного нерва предпочтительнее делать инъекцию непосредственно в ganglion Gasseri, чем латеральную орбитальную пункцию.
Для проводниковой анестезии nn. ethmoidales anterior и posterior необходимо найти их на медиальной стенке глазницы, в месте прохождения через foramen ethmoidale anterius и posterius, на верхней границе lamina раругасеа. Место укола при этой так называемой медиальной орбитальной пункции отыскивают следующим образом. Через нижний край верхнего века при обычно открытой глазной щели больного проводится горизонтальная линия к корню носа. По этой линии перпендикулярно к внутреннему углу глазной щели вкалывается игла и по медиальной костной стенке глазницы вводится на глубину в 2 см; вводится 2 см3 новокаиновой смеси. Если хотят анестезировать и задний этмоидальный нерв, то вводят иглу на 1 - 2 см глубже и инъицируют еще 1 - 1,5 см3 жидкости. Несколько более глубокое проникновение в связи с близостью глазного нерва может привести к возникновению временного амавроза - аналогично парезу n. facialis, иногда случающемуся при местной анестезии на ухе; амавроз всегда быстро исчезает, хотя Halle в последнее время опубликовал ряд случаев стойкого амавроза после медиальных орбитальных пункций. Он полагает, что при этом имеют место повышение интраорбитального давления и быстро наступающий отек поблизости foramen opticum, и ущемление глазного нерва ведет к слепоте. Такие случаи наблюдали и другие авторы. Braun утверждает, что правильно произведенная инъекция не дает никаких неприятных последствий, кроме незначительных кровоизлияний в орбитальную клетчатку.
В нашей клинике проводниковая анестезия n. ethmoidalis anterior путем медиальной орбитальной пункции производилась лишь при большой киллиановской операции на лобной пазухе. От проводниковой анестезии n. ethmoidalis posterior из - за указанной возможности возникновения осложнений, являющихся катастрофой, никоим образом не оправдываемой преимуществами анестезии, мы отказываемся вовсе. При внутриносовых операциях мы никогда не прибегаем к медиальной орбитальной пункции, разделяя взгляд Halle, что орбитальные инъекции мы вправе производить лишь тогда, когда вслед за ними предусматривается наружная операция, связанная с понижением давления в орбите.
Вторая ветвь тройничного нерва - n. maxillaris принимает наибольшее участие в чувствительной иннервации наружного носа, полостей носа и придаточных полостей его. N. maxillaris через foramen rotundum вступает в fossa sphenomaxillaris и делится на такие ветви: 1) n. zygomaticus, 2) n. infraorbitalis и 3) nn. sphenopalatini. N. zygomaticus отдает ветви к коже щеки и в область виска - nn. zygomaticotemporalis и zygomaticofacialis. N. infraorbitalis вступает в глазницу через fissura orbitalis inferior, направляется по дну ее и через саnаlis infraorbitalis дает кожную ветвь, выходящую сквозь foramen infraorbitale на лицевую поверхность верхней челюсти и делящуюся здесь на конечные веточки - rr. faciales. Последние распределяются на три группы: 1) снабжающие чувствительными веточками кожу и конъюнктиву нижнего века rr. palpebrales inferiores, 2) иннервирующие боковую поверхность носа, крылья и вход в нос rr. nasales externi и 3) снабжающие кожу и слизистую верхней губы rr. labiales superiores. Конечные ветви nn. infraorbitales частично перекрещиваются по средней линии. От n. infraorbitalis с обеих сторон на протяжении от fossa sphenomaxillaris до foramen infraorbitale отходят верхнечелюстные веточки - nn. alveolares superiores. Они также распадаются на три группы: 1) веточки, иннервирующие коренные зубы, десны и близлежащий участок слизистой щеки, задне-боковую поверхность гайморовой полости (rr. alveolares superiores posteriores), 2) веточки, снабжающие оба премоляра и десны (r. alveolaris superior medius, анастомозирующая с задней и передней альвеолярной группами), и 3) r. alveolaris superior anterior, от которой у альвеолярной дуги отходит r. nasalis, через особый костный каналец проникающая к слизистой передней части дна носа и анастомозирующая здесь с n. nasopalatinus Scarpae. Остальная часть переднеальвеолярной ветви идет в качестве rr. dentales к клыку и резцам верхней челюсти. Вместе с другими верхними альвеолярными ветвями эти rr. dentales образуют обширный plexus dentalis superior. Он частично лежит под слизистой гайморовой полости, частично же непосредственно на кости и дает rr. dentales superiores и rr. gingivales superiores для альвеол и десен верхней челюсти.
Nn. sphenopalatini, как мы упрминали, состоят из двух коротких ветвей, располагающихся в крылонебной ямке и вступающих в ganglion sphenopalatinum, который состоит из мультиполярных ганглиозных клеток и воспринимает, кроме этих чувствительных корешков, также моторную ветвь - n. petrosus superficialis major и симпатическую - n. petrosus profundus. Оба последние нерва вместе под названием n. canalis pterygoideus (n. Vidianus) вступают в крылонебный узел.
От ganglion sphenopalatinum отходят ветви: 1) nn. nasales posteriores, 2) nn. palatini и 3) rr. orbitales.
Nn. nasales posteriores вступают через foramen sphenopalatinum из крыло-небной ямки в носовую полость и как rr. mediales идут к носовой перегородке. Одна из этих ветвей, более длинная - n. nasopalatinus Scarpae, идет между периостом и слизистой по sulcus nasopalatinus Scarpae кпереди и книзу и через canalis incisivus тоненькими ветвями выходит на передний отдел слизистой твердого неба. Проходя по носовой перегородке, n. nasopalatinus Scarpae снабжает чувствительными веточками нижние отделы носа и анастомозирует с r. nasalis и r. alveolaris superior anterior (третьей ветви n. infraorbitalis). Небные веточки анастомозируют с окончаниями n. palatini anterioris.
Rr. laterales n. nasalis posterioris (6 - 10 нежных веточек) распространяются в слизистой задних отделов средней и верхней раковин, верхнего носового хода и задних решетчатых клеток, частично направляясь назад, достигают свода носоглотки, где снабжают чувствительными веточками слизистую верхнего края хоаны, носоглоточное устье евстахиевой трубы и основную пазуху. Nn. palatini содержат в основном чувствительные ветви от n. sphenopalatinus, но, кроме того, и моторные волокна от n. facialis (через n. petrosus superficialis major) для иннервации мягкого неба; они тянутся как n. palatinus major или anterior через canalis pterygopalatinus, а также и через оба боковые канальца, идущие параллельно с canalis pterygopalatinus к твердому небу, где 3 - 4 веточками распространяются по всей слизистой твердого неба. У foramen incisivum n. palatinus major широко анастомозирует с n. nasopalatinus Scarpae. Проходя через canalis pterygopalatinus, он еще отдает веточки к слизистой задних отделов средней и нижней раковин, среднего и нижнего носовых ходов (rr. nasales posteriores laterales inferiores). N. palatinus posterior через canalis palatinus posterior достигает мягкого неба, снабжает нижнюю слизистую поверхность чувствительными веточками, a musculus levator uvulae - моторными.
N. palatinus medius (наиболее слабая из трех ветвей небного нерва) проходит через foramen palatinum laterale к области миндалины и близлежащей слизистой. Rr. orbitales (2 - 3 нежные веточки) вступают через fissura orbitalis inferoir в глазницу, направляются к foramen ethmoidale posterius и через него - к слизистой задних решетчатых клеток и основной пазухи.
При обезболивании n. maxillaris легко могут быть блокированы анестезирующей жидкостью следующие периферические ветви: n. infraorbitalis, nn. alveolares superiores, posteriores и medii. N. infraorbitalis может быть блокирован у места выхода из foramen infraorbitale. Нижняя грань орбиты легкой дугой переходит на наружный край. Неподалеку от этого перехода при ощупывании определяется шероховатость, соответствующая верхнему концу костного шва между os zygomaticum и os maxillare (sutura zygoma ticomaxillaris). Непосредственно под этим местом на 5 - 7 мм вниз от орбитального края лежит foramen infraorbitale. Иглу вкалывают на 1 см ниже и направляют вплоть до кости косо кверху, как если бы имели в виду проникнуть в canalis infraorbitalis. Парестезии в области верхней челюсти указывают на правильное положение иглы. Впрыскивают 3-5 см3 новокаинового раствора.
При операциях на гайморовой полости, когда с целью анестезии операционного поля инфильтрируют область fossa canina, лучше применить интраоральную инъекцию по Sicher. Длинную иглу (в 5 см) вкалывают снаружи от корня первого резца под переходную складку верхней губы, а указательным пальцем левой руки стараются одновременно хорошо нащупать foramen infraorbitale. Иглу направляют к фиксирующему пальцу левой руки с таким расчетом, чтобы достигнуть кости в непосредственной близости от foramen infraorbitale. При этом игла имеет направление кверху, кзади и кнаружи. Если под пальцем ощущается на кости конец иглы, то можно, ощупывая маленькое прикрытое пальцем поле, ввести иглу в канал. Сюда вводят 1 - 2 см3 анестезирующей жидкости. Не следует продвигать иглу в канал глубже, чем на 1 см, ибо можно попасть в орбиту.
Nn. alveolares superiores, posteriores и medii легко достижимы со стороны tuber maxillare. По Fischer, ощупывают processus zygomaticus, упираются указательным пальцем в выступающий костный край, одновременно приподнимают большим пальцем губу кверху и впрыскивают жидкость над вторым моляром сквозь переходную складку параллельно и вплотную к поверхности кости. Берут для этого шприц с длинной иглой. Можно обойтись 4 - 5 см3 анестезирующей жидкости.
Поверхность tuber maxillare бывает выпукла в различной степени. Это создает известные трудности при инъекции: не всегда удается удержать иглу вплотную к кости, и жидкость может попасть в мускулатуру. По указанию Hirsch, здесь возможны гематомы вследствие прокалывания довольно значительной a. alveolaris superior posterior; наш опыт это подтверждает.
Эти же нервные окончания можно анестезировать путем впрыскивания cнаружи. При этом иглу направляют, как во время проводниковой анестезии, в n. maxillaris (Payr). Конец иглы не следует вводить глубже - в крылонебную ямку; его направляют вдоль tuber maxillare. Эта инъекция дает обезболивание пульпы всех коренных зубов и слизистой гайморовых полостей.
Окончания n. maxillaris, иннервирующие твердое небо и альвеолярную дугу, также легко анестезируются периферическими уколами. N. palatinus anterior блокируется у места выхода из foramen palatinum majus, вблизи заднего края твердого неба, на высоте третьего коренного зуба, где горизонтальная пластинка твердого неба переходит в альвеолярную дугу; n. nasopalatinus Scarpae - у foramen incisivum. При этом обезболиваются твердое небо, язычная поверхность десен, их периост, но не самые зубы. Введение иглы в foramen incisivum очень болезненно, и в нем нет надобности.
Для анестезии nn. sphenopalatini и ganglion sphenopalatinum предложил методику Sluder. Как известно, ganglion sphenopalatinum лежит в крылонеб-ной ямке позади заднего конца средней раковины; оттуда берут начало большинство чувствительных и симпатических нервов, иннервирующих в виде nn. nasales posteriores задние отделы носовой полости. Иглу вводят через нос в направлении заднего конца средней раковины, пока конец ее не достигнет передней стенки fossa pterygomaxillaris. Если продвинуть иглу на 6 - 7 мм глубже, то она обычно достигает ганглия. По Sluder, лучше вколоть иглу на 2 мм кпереди от заднего конца средней раковины и затем протолкнуть ее кзади; тогда конец иглы проникает несколько дальше кверху и кнаружи, крылонебный узел достигается выше и с большей уверенностью. В некоторых случаях нижняя раковина очень мешает; приходится сильно надавливать на нее или отдавливать ее книзу; в других случаях требуется частичная резекция раковины (Fein).
Sluder предложил свой метод как для проводниковой анестезии крылонебного узла, так и для лечения симптомокомплекса, связанного с заболеванием ганглия; для этой цели автор впрыскивал кокаин или 95% алкоголь (весьма малые дозы). Fein в двух случаях с успехом применил этот метод для преодоления профузного выделения и тяжелых припадков чихания. В нашей клинике употребляется эндоназальная инъекция в крылонебный узел по Sluder лишь с целью проводниковой анестезии при эндоназальных операциях на решетчатом лабиринте, основной пазухе и при операциях по Галле в случае озены.
В дальнейшем для периферической проводниковой анестезии ветвей n. mаxillaris Killian предложил обезболивать n. ethmoidalis anterior и n. nasopalatinus Scarpae впрыскиванием под слизистую вблизи верхней границы сошника и впереди - на перегородке носа. N. maxillaris может быть анестезирован со всеми ветвями тотчас по выходе из foramen rotundum. Имеются три пути этой анестезии: базальный, орбитальный и небный.
Из базальных методов широко применяется в хирургии способ Матаса. Для нахождения места вкола по наружному краю глазницы параллельно средней линии тела проводится вертикальная линия до пересечения с нижним краем тела скуловой кости. Укол делается посредине между 3 и 4 (рис. 4) длинной брауновской иглой, продвигаемой вглубь и несколько кверху. После прокола m. masseter наталкиваются на tuber maxillare и осторожно ведут иглу вдоль последнего на глубину 5 см, достигают обычно нерва в крылонебной ямке и инъицируют 5 см3 новокаинового раствора. Момент соприкосновения конца иглы с нервом узнают по возникновению болей, иррадиирующих в лицо.
Метод технически не так прост. В ряде случаев, особенно у мужчин, встречается непреодолимое препятствие в виде больших крыльев основной кости и костной пластинки, отходящей нередко от больших крыльев и закрывающей доступ к крылонебной ямке. В этом случае мы вынуждены довольствоваться пе-риневральной анестезией.
По исследованиям Haertel, только в одной трети всех случаев возможно достигнуть foramen rotundum при базальном методе. Следовательно, в большинстве случаев мы должны рассчитывать на инъекцию в окружности нерва. Опыт нас учит, что и периневральной инъекцией достигается полноценная проводниковая анестезия; но значительно важнее то обстоятельство, что на этом пути можно поранить v. ophthalmica inferior вследствие внедрения иглы в fissura orbitalis inferior; это грозит образованием гематомы и возникновением интраорбитальных осложнений.
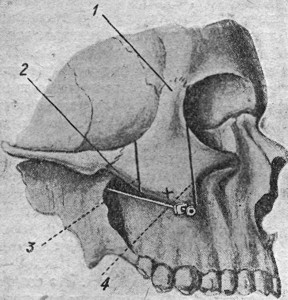 |
Рис. 4. Место вкола в foramen rotundum (по Sicher). |
Более простой и безопасный метод предложил Раут в 1920 г. Брауновская игла вводится горизонтально между лобным и теменным отростками скуловой кости у ее верхнего внутреннего края; конец иглы скользит несколько кзади (кпереди можно попасть в fissura orbitalis inferior) и на глубине 3 см достигает tuber maxillare. Вдоль бугра удается без труда соскользнуть на 1 см глубже в fossa pterygomaxillaris и наложить блок анестезирующей жидкости на месте разветвления второй ветви тройничного нерва. Foramen rotundum, как правило, при этом не достигается.
Birkholz предлагает производить укол на середине верхнего края скуловой дуги. Здесь опасность проникновения иглы в глазницу совершенно исключается и, кроме того, можно инъицировать всю область tuber maxillare, тем самым анестезируя путем воздействия на ветви a. maxillaris internae операционное поле (рис. 5).
Техника метода Биркгольца, который назвал этот способ "метод Пайра III", сводится к следующему. Длинная игла без шприца вкалывается над серединой дуги скуловой кости. Конец иглы направляется с очень небольшим наклоном книзу почти горизонтально в направлений крыла основной кости. Игла образует с сагитальной плоскостью угол почти в 45°, открытый кзади. На глубине 4 - 4,5 см игла попадает на заднюю границу fossae pterygomaxillaris и несколько кпереди от нее проникает еще на 1 см в самую впадину, куда вводится 3 - 5 см3 анестезирующей жидкости. У больных при этом возникает парестезия в области, иннервируемой второй ветвью тройничного нерва. Затем иглу почти извлекают и несколько раз вкалывают косо под большим или меньшим углом с горизонтальной плоскостью до tuber maxillare, инфильтрируя область последнего.
Проводниковую анестезию по Пайр-Биркгольцу мы широко применяем в нашей клинике в течение ряда лет при оперативных вмешательствах на верхней челюсти. Техника метода весьма проста, а преимущества совершенно безболезненного оперирования при экстра - и эндоназальных вмешательствах не требуют комментариев.
Дополнительной проводниковой или инфильтрационной анестезии в области иннервации n. infraorbitalis не требуется. Лить в области aperturae piriformis нужно легкое опрыскивание из - за наличия здесь перекрестной иннервации. Обезболивание простирается на всю гайморову полость и задние решетчатые клетки. Отмечаемое Birkholz лучшее обескровливание операционного поля наблюдается при этом не всегда.
Орбитальный путь для инъекции в foramen rotundum, предложенный Payr в 1904 г., известен под названием "Пайр I". В настоящее время он имеет больше исторический интерес, ибо его применение связано с опасностью интраорбитальных осложнений, о которых мы говорили выше. Сам Рауr, а также Braun считают эту анестезию показанной лишь в тех случаях, когда опасностями анестезии можно пренебречь вследствие масштаба предстоящего оперативного вмешательства, например при резекции верхней челюсти с энуклеацией глаза.
По свидетельству Haertel, этим путем редко удается достигнуть foramen rotundum и приходится довольствоваться периневральной инъекцией.
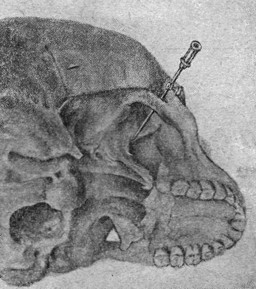 |
Рис. 5. Положение иглы на черепе при методе Пайр-Биркгольца. |
Небный путь для инъекции, наиболее простой по технике выполнения, предложен сравнительно недавно одонтологом Саrrеа и независимо от него ринологом Hofer. Данный метод проводниковой анестезии быстро завоевал всеобщее признание и в настоящее время широко применяется в ото - ларингологических клиниках при различных эндоназальных и экстраназальных операциях на придаточных полостях носа и верхней челюсти. Здесь преследуется цель непосредственной анестезии в ganglion sphenopalatinum и в области foramen rotundum через canalis pterygopalatinus. На скелетированном черепе легко убедиться, что игла, введенная в foramen palatinum majus, seu anterius, неминуемо попадает в fossa pterygomaxillaris и может быть легко продвинута до foramen rotundum (рис. 6).
Так как foramen rotundum отстоит от foramen palatinum majus в среднем на 3-4 см, игла, естественно, должна быть продвинута через canalis pterygopalatinus на указанное расстояние, чтобы она безошибочно попала к ganglion sphenopalatinum и второй ветви тройничного нерва. Непременное условие для успешной анестезии - попадание иглы в foramen palatinum majus и оттуда в canalis pterygopalatinus. Foramen palatinum majus находится на заднем краю твердого неба, около последнего моляра, на месте перехода альвеолярной дуги в горизонтальную пластинку костного неба. Обычно это место в виде небольшого углубления, покрытого слизистой, хорошо ощупывается пальцем; чаще всего оно хорошо видно, особенно после смазывания йодной настойкой (Tonndorf). Можно облегчить нахождение места укола, если шпаделем нащупать заднюю границу твердого неба: место укола находится несколько кпереди от этой границы. Попадание иглы в канал обычно узнается по несколько затрудненному продвижению ее. В противоположность другим методам этот гарантирует направление иглы, ибо она проходит в узкий костный канал и на расстоянии 3-4 см неминуемо попадает в foramen rotundum. Foramen palatinum лежит почти на задней границе твердого неба. Может случиться, что при неправильном попадании игла проникнет через ткани мягкого неба в носоглотку. В таком случае анестезирующая жидкость будет удалена отчасти кашлевыми, отчасти глотательными движениями, и это укажет на неправильность инъекции. При инъекции голова больного должна быть запрокинута далеко назад, а рот умеренно широко раскрыт. В таком положении устанавливается место инъекции и вкалывается игла. Шприц при этом лежит на средних нижних резцах. Удостоверившись, что игла находится в канале, ее осторожно проталкивают вглубь на 3,5 см. Под небольшим давлением вводится 2-3 см3 новокаинового раствора.
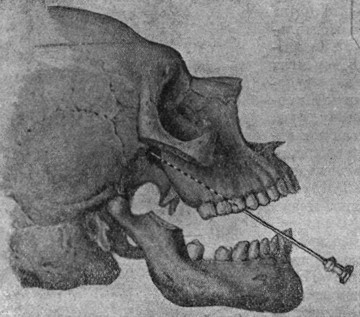 |
Рис. 6. Проводниковая анестезия в canalis palatinus по Саrrеа. |
Если инъекция проведена lege artis, то вскоре появляется анемия твердого неба, альвеолярного отростка, слизистой преддверия рта и щеки, начиная от нижнего века до верхней губы. Нижняя раковина стягивается и бледнеет. Для полной анестезии n. infraorbitalis необходимо выждать обычно 15 минут. При прохождении иглы через canalis pterygopalatinus может быть повреждена а. раlatina, но в костном канале не может произойти значительного кровотечения. Если не брать иглу с большим срезом, то возможность повреждения артерии значительно меньше. Применяя небную анестезию в нашей клинике, мы ни разу не отмечали какого-либо существенного осложнения. Важно и то, что при небной инъекции удается избегнуть ранения a. alveolarisn часто встречающихся при наружных методах гематом в мягкие ткани щеки.
Переходим к технике местной анестезии при оперативных вмешательствах на наружном носу, в полости носа и придаточных полостях.
Операции на наружном носу производятся под инфильтрационной анестезией области самого наружного носа и его окружности. По Hirsch, не следует забывать сделать инъекцию через спинку носа для выключения кожных ветвей n. ethmoidalis (рис. 7). Можно было бы применить проводниковую инъекцию в инвертирующие наружный нос nn. ethmoidales anteriores и n. infraorbitalis путем медиальной орбитальной пункции с обеих сторон и впрыскивания жидкости в foramina infraorbitalia. Однако, мы предпочитаем инфильтрационную анестезию, учитывая известные опасности, связанные с медиальной орбитальной пункцией, о чем уже говорилось.
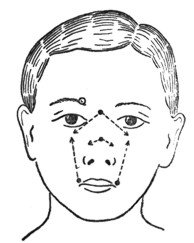 |
Рис. 7. Анестезия наружного носа и его окружности по Hirsch. |
При вмешательствах в полости носа применяются в одинаковой степени поверхностная и инфильтрационная анестезии. При поверхностной анестезии мы употребляем 2% и 4% растворы кокаина. Спорным является способ поверхностной анестезии. Должна ли прикладываться ватка или турунда, смоченная в растворе кокаина, либо раствор следует втирать в слизистую? Последний способ имеет большое преимущество: для достижения анестезии требуется относительно мало обезболивающего вещества. Незначительным же недостатком способа является то, что втирание резко повреждает поверхностный эпителий, причем повреждение не ограничивается лишь теми участками, которые подлежат оперативному удалению. Операционное поле в носу обычно заживает натяжением слизистой с последующей эпителизацией. Если близлежащий эпителий поврежден, то, несомненно, задерживается и заживление. Гистологические исследования участков слизистой после анестезии, произведенной путем втирания, устанавливают наличие тяжелых повреждений эпителия. Поэтому, несмотря на более быстрое наступление аналгезии при втирании анестезирующего вещества, мы все же пользуемся для поверхностного обезболивания вкладыванием отжатых ватных тампончиков и помазков на 10-15 минут. Помазки вкладываются на такие места, откуда возможно меньшее количество вещества дает наибольший эффект. Так как кокаин, примененный в качестве поверхностно обезболивающего вещества, несомненно, оказывает известное действие и на глубине, можно в соответствии с известной чувствительной иннервацией носа (n. ethmoidalis anterior - в передних отделах, nn. nasales posteriores - в средних и задних отделах) добиться блокады нервных стволов у места их выхода или в непосредственном соседстве с ними. Для блокирования n. ethmoidalis anterior лучше всего вкладывать смоченный ватный тампончик несколько выше agger nasi или tuberculiim septi. Для анестезии nn. nasales posteriores вкладывается ватный тампон в задний отдел среднего носового хода, непосредственно позади заднего конца средней раковины. Кокаин при этом может диффундировать к стволам, выходящим газ крылонебного узла и даже к самому ganglion sphenopalatinum. Систематически примененная подобная поверхностная анестезия вполне достаточна для резекции раковин, проведения гальванокаустики, удаления полипов и т. п. Для удаления задних концов раковин Beck, учитывая резко стягивающее действие кокаин-адреналина, предложил производить обезболивание путем инъекции новокаина без прибавления адреналина в задний отдел нижней раковины. Мы считаем это мало целесообразным. С одной стороны, через кавернозные пространства обильное количество анестезирующего вещества попадает непосредственно в кровяное русло. С другой стороны, при настоящей гиперплазии задние концы нижних раковин под влиянием применяемых нами растворов кокаина никогда не стянутся настолько, чтобы сделаться неуловимыми для герцфельдовских ножниц и краузовской петли.
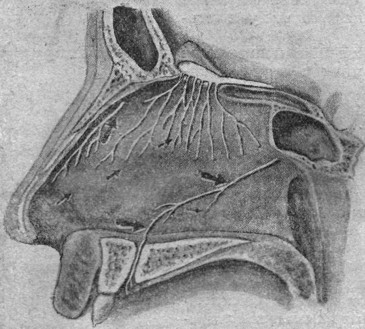 |
Рис. 8. Анестезия носовой перегородки. Три жирных стрелки указывают на киллиановские точки. |
Следует еще подчеркнуть, что тампоны, смоченные кокаин - адреналином кроме анестезирующего действия в значительной мере стягивают слизистую, как говорят, "раскрывают полость носа" и дают возможность проконтролировать глазом всю слизистую поверхность перегородки, дна носа, раковин, нижнего и среднего носовых ходов. Не причиняя больному неприятных ощущений, можно зондом ощупать подозрительные участки слизистой, диференцировать гиперплазии и опухоли от нормальной слизистой; можно зондировать естественные выводные протоки придаточных полостей и, если нужно, почти безболезненно промывать придаточные полости через эти протоки.
При операции резекции носовой перегородки начинают с поверхностной анестезии места инъекции. Дальше производят проводниковую анестезию впрыскиванием в три известные киллиановские точки впереди и внизу (рис. 8) для блокирования n. naso-palatinus, затем впереди и вверху, близко к спинке носа, чтобы прервать проводимость n. ethmoidalis anterior, наконец, возможно далеко кзади и несколько кверху - в области п. nasopalatini Scarpae, на границе сошника и laminae perpendicularis ossis ethmoidalis. Обычно этого бывает достаточно для точного и уверенного обезболивания всей перегородки. Иногда приходится применять четвертый укол Amersbach - в задне-нижний отдел перегородки, особенно если искривление распространяется далеко кзади. Кроме того, мы всегда делаем несколько уколов по всей поверхности перегородки и таким образом имеем дело не только с проводниковой, но и с инфильтрационной анестезией. Последняя значительно облегчает отсепаровывание перихондрия и периоста от подлежащих хряща и кости и позволяет оперировать почти бескровно. Обычно применяемые нами швы на разрез слизистой накладываются также безболезненно.
|
The requested URL /down.htm was not found on this server.