
The requested URL /topic.htm was not found on this server.
В доотоскопический период классификация ушных заболеваний была чрезвычайно проста, а именно: в ней различались, с одной стороны, острые и хронические катары и, с другой стороны, при наличии отореи - острые и хронические гнойные .отиты. В настоящее время в номенклатуре сохранился отдел острых и хронических гнойных отитов; группа острого катара подразделилась на две подгруппы: 1) катаральные сальпинго-отиты и 2) острый неперфоративный средний отит, относимый теперь к отделу острых гнойных отитов; на хронических катаров с помощью функциональных и патолого-гистологических исследований выделены отосклероз и заболевания внутреннего уха,- в этой группе, следовательно, сохранились хронические сальпинго-отиты, а также последствия отитов (сухая перфорация, адгезивный отит), причем последствия отитов также обычно выделяются в самостоятельную группу.
В большинстве случаев катарального сальпинго-отита происходит так называемая закупорка Евстахиевой трубы. Под этим термином подразумевается не обычное спокойное замкнутое ее состояние, а такое длительное ее закрытие, при котором труба не пропускает воздуха из носоглотки в барабанную полость даже в моменты глотания или зевания. Патологические процессы, симптоматически проявляющиеся в затруднении вентиляции среднего уха через Евстахиеву трубу, нередко обозначаются целым рядом синонимов, как, например: катар Евстахиевой трубы, катаральный отит, salpingo-otitis catarrhalis, секреторный катар среднего уха, серозный катар среднего уха, hydropsex vacuo, экссудативный катар среднего уха, транссудативный катар, закрытие трубы со скоплением серозной жидкости и т. д.
Bezold говорит, что, желая установить более точное подразделение болезней среднего уха, следует прежде всего выделить чистую и неосложненную форму закупорки Евстахиевой трубы, так как эта форма часто встречается в виде самостоятельного патологического состояния. Далее Bezold рекомендует избегать термина "катар Евстахиевой трубы" для обозначения патологического состояния, вызывающего закупорку трубы, так как считает закупорку трубы, происходящую вследствие катарального припухания в самой трубе, довольно редким явлением. Напротив, гораздо чаще, по Bezold'y, закупорка трубы обусловливается чисто механическими причинами, как увеличение носоглоточной миндалины и задних концов раковин, рубцы и атрезии трубы и т.п. В последние годы Scheibe, поддерживая точку зрения Bezold'a, заявил, что, если бы удалось выбросить из отиатрии термин "катар", то это обозначало бы большой шаг вперед: Scheibe предлагает следующую классификацию заболеваний среднего уха:
Данную классификацию следует признать удобной в практическом отношении. Однако термин "закупорка Евстахиевой трубы" следует считать все же условным, т.е. суммарным обозначением, базирующимся лишь на главном симптоме, свойственном различным по своему патогенезу заболеваниям, а поэтому можно не исключать и другого термина - salpingo-otitis catarrhalis, опять-таки условно включая в это обозначение и возможные механические причины, вызывающие нарушение проходимости Евстахиевой трубы. Иногда удается провести дифференцировку между чистой формой катара трубы и катаром среднего уха, но подчас эти формы так сходны по своим признакам, что их бывает трудно разграничить, и поэтому нередко эти формы объединяются в общее название "катаральный сальпинго-отит", более удобное в практическом отношении. Катаральный сальпинго-отит редко бывает первичным процессом; гораздо чаще он развивается при распространении катарального процесса со слизистой оболочки носоглотки или носа на слизистую оболочку трубы. Если в периоде острого катара носовой полости и носоглотки происходит нарушение вентиляции среднего уха, то с полным правом можно говорить не о закупорке трубы, а об остром катаральном сальпинго-отите, т.е. о восходящем катаре, идущем из полости носа и носоглотки. На тех же правах, т.е. учитывая поражение всей системы верхних дыхательных путей, напр., при хроническом гипертрофическом рините и фарингите, можно, на основании стойкого симптома закупорки Евстахиевой трубы, говорить о заболевании среднего уха, в виде хронического катарального сальпинго-отита. И, наоборот, при симптомах чрезмерного зияния просвета Евстахиевой трубы (dilatatio tubae Eustachii), при наличии атрофического насморка и сухого фарингита, можно на тех же основаниях говорить о наличии сухого катара Евстахиевой трубы с атрофией слизистой оболочки, вместо термина "ненормальное зияние трубы", поддерживаемого Scheibe.
Наибольший процент заболеваний Евстахиевой трубы падает на детский возраст; последний составляет, по статистике Bezold'a, 55,7% всех заболеваний Евстахиевой трубы. Есть дети, у которых всякий катар носа и всякая ангина или даже каждая случайная общая инфекция, оставляющая нормальными нос и носоглотку, приводят к катару Евстахиевой трубы. Приходится в этих случаях допускать особую предрасположенность Евстахиевой трубы к первичным воспалениям. Обычно, однако, наблюдается вторичный катар трубы, который может быть или нисходящим (довольно редко наблюдаемое воспаление слизистой оболочки трубы, возникающее последовательно при первично развившемся воспалении барабанной полости), или, гораздо чаще, восходящим, причиной которого служат разнообразные заболевания верхних дыхательных путей и глотки, как, например: 1) острый рино-фарингит, ангины, 2) гипертрофия задних концов нижних раковин, 3) озена, 4) припухлость в области глоточного устья при инфекционных гранулемах (сифилис, склерома); истинная стриктура трубы после повреждений и язвенных процессов (туберкулез, сифилис, дифтерия, оспа), 5) аденоидные разращения, увеличение аденоидной ткани в слизистой оболочке хрящевого отдела трубы (так называемой трубной миндалины Gerlach'a), 6) носоглоточные полипы, ювенильные фибромы основания черепа и другие опухоли носоглотки, 7) врожденные расщелины и другие дефекты мягкого и твердого неба, при которых устье трубы слишком сильно раздражается струею вдыхаемого воздуха, а напряжение небнотрубных мышц может оказаться недостаточным для правильной вентиляции через Евстахиеву трубу.
Предрасполагающими местными причинами, по проф. В. И. Воячеку, служат аномалии просвета носовых полостей, т.е. их ненормальная узость или ширина (искривление носовой перегородки, атрофический ринит); предрасполагающими общими моментами являются скрофулез, подагра, анемия и прочие общие причины катаральных заболеваний слизистых оболочек.
Катаральные сальпинго-отиты в клиническом отношении подразделяются на острые и хронические; последние в свою очередь подразделяются на: 1) гипертрофические (сопряженные с сужением просвета трубы) и 2) сухие, или атрофические (ведущие к расширению просвета трубы). Характер сальпинго-отита и вызывающего это заболевание причинного процесса не всегда совпадает: напр., при хроническом заболевании носа может наблюдаться острый катар трубы, и лишь атрофическая форма трубного катара развивается, как правило, на почве атрофического ринита (В.И. Воячек).
В острой стадии патологические изменения дают гиперемию и набухлость слизистой оболочки трубного канала, причем просвет его суживается, стенки трубы плотно смыкаются и теряют способность отделиться одна от другой и открыть просвет трубы под действием трубных мускулов.
Последствия наступающего разрежения воздуха в полостях среднего уха можно отоскопически изучить на барабанной перепонке: вследствие наступающего перевеса воздушного давления в наружном слуховом проходе над заключенным в барабанной полости воздухом, обнаруживаются характерные изменения на барабанной перепонке. Ее податливые части, и притом больше всего части, расположенные в центре барабанной перепонки, вдавливаются внутрь барабанной полости. Молоточек при этом повертывается вокруг горизонтальной оси таким образом, что его рукоятка уходит внутрь и устанавливается более горизонтально (что при отоскопии выражается в ее перспективном укорочении), а короткий отросток отклоняется книзу и кнаружи и резко выдается на фоне барабанной перепонки. Одновременно в задне-верхнем отделе барабанной перепонки резко вырисовывается задняя складка, идущая кзади от короткого отростка. Иногда задняя складка бывает настолько сильно выражена, что горизонтально расположенная рукоятка молоточка может быть совершенно закрыта ею, и она сама может симулировать рукоятку молоточка. Вследствие приближения втянутой барабанной перепонки к внутриполостным образованиям, через нее просвечивают в виде белой полосы не только наружный край, но также и задняя поверхность рукоятки молоточка, а кверху от короткого отростка через Шрапнеллеву мембрану может просвечивать шейка молоточка; иногда становится ясно заметным и длинный отросток наковальни. Нормальный световой рефлекс (конус), имеющий треугольную форму, сперва становится тоньше и длиннее и принимает вид полоски. При более сильной втянутости - рефлекс отклоняется (отрывается) от нижнего конца рукоятки молоточка к передне-нижней периферии и может совершенно исчезнуть. Одновременно обычно появляются патологические рефлексы на различных местах барабанной перепонки; в исключительных случаях, при скоплении транссудата в барабанной полости, рефлекс может сохранить свою треугольную форму. Барабанная перепонка целиком, отчасти вследствие втянутости, отчасти вследствие гиперемии ex vacuo, возникающей внутри барабанной полости, кажется более- темной, и на ней резко выступает беловатая полоса, принадлежащая рукоятке молоточка.
Таким образом, отоскопически катаральный сальпинго-отит (закупорка Евстахиевой трубы) характеризуется: 1) втянутостью барабанной перепонки и 2) изменением ее цвета. При неизмененном цвете перепонки нельзя еще говорить о катаре; по Scheibe, втянутость перепонки может остаться и по миновании явлений непроходимости трубы, а по Rhese, втянутость перепонки часто наблюдалась во время войны не от закупорки Евстахиевой трубы, а от травматических инсультов (детонация).
 |
 |
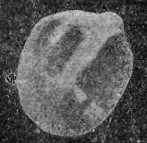
Рис. 5. Нормальная правая барабанная перепонка (по Веzold'y). |
Рис. 6. Втянутая левая барабанная перепонка (по Bezold'y). |
При длительной непроходимости Евстахиевой трубы почти всегда имеется накопление серозного отделения в пространствах среднего уха. Эта жидкость, имеющая зеленовато-желтый цвет, просвечивает при отоскопии в виде скопления в нижних отделах барабанной полости; она свободно переливается при перемене положения головы, причем; одновременно происходит и изменение слуха; напр., при наклоне головы вперед жидкость отходит от того места, где расположено овальное окно, и больной начинает слышать лучше; напротив, при лежании на спине жидкость закрывает овальное окно, и больной слышит хуже. Верхняя граница (мениск) транссудата просвечивает при отоскопии в виде тонкой линии черного цвета, поднимающейся к самому узкому месту барабанной полости (promontorium). В каждом отдельном случае не всегда бывает легко разграничить, какими причинами вызывается скопление жидкости в среднем ухе: только ли разрежением воздуха (выпотевание, транссудация exvacuo) или же одновременно и воспалением слизистой оболочки среднего уха (воспалительный экссудат). Большинство авторов склоняется к заключению, что часто накопление жидкости обусловливается исключительно транссудацией сыворотки из сильно налитых сосудов, вследствие разрежения воздуха в среднем ухе. В пользу такого заключения говорят следующие клинические доказательства.
Таким образом, следует допустить существование чистых форм катара (закупорки) Евстахиевой трубы, при которых в полостях среднего уха не происходит воспалительных явлений, и выпот имеет свойства только транссудата, т.е. жидкости невоспалительного характера. Говоря о скоплении жидкости в барабанной полости, нельзя понимать последнюю изолированно от остальных воздухоносных пространств среднего уха: при непроходимости Евстахиевой трубы понижение воздушного давления происходит во всей системе среднего уха; следовательно, и скопление транссудата происходит также во всей системе - и в барабанной полости, и в клетках сосцевидного отростка, что может быть удостоверено рентгенодиагностикой (Holmgren).
Попытки воспроизвести экспериментально изолированную закупорку Евстахиевой трубы у животных и вызвать hydrops ex vacuo (Beck, Glaus), однако, до сих пор не увенчались успехом, и, невидимому, эта задача на эксперименте невыполнима, так как всякое подобное вмешательство на трубе вызывает воспалительные явления среднем ухе. Вместе с тем и в повседневной практике приходится наблюдать, что явления закупорки, непроходимости Евстахиевой трубы часто осложняются участием в воспалении и самой барабанной полости: происходит гиперемия ее слизистой оболочки и в среднем ухе появляется экссудат - более плотная, воспалительная жидкость.
В зависимости от силы и качества реакции на раздражитель, вызвавший данное воспаление, экссудате среднем ухе будет серозным, слизистым, фибринозным или гнойным. Между отдельными формами воспаления среднего уха нет резкой разницы: Jansen и Kobrak определяют нагноение, как высшую степень воспаления, а воспаление, как высшую степень катара. Трудно, поэтому, бывает в каждом отдельном случае точно разграничить катаральный сальпингит от катарального (серозного, слизистого или фибринозного) отита, и проще пользоваться смешанным названием - сальпинго-отит. Точно так же не всегда бывает легко в начальном периоде острого неперфоративного отита определить исход заболевания : превратится ли оно в гнойный перфоративный процесс или же явления постепенно будут стихать, и в дальнейшем этот процесс придется расценивать, как катаральный отит. Поэтому, в практическом отношении вместо схемы: острый катар Евстахиевой трубы, острый катар среднего уха и острое воспаление среднего уха, проще пользоваться схемой: острый сальпинго-отит и острое воспаление среднего уха. К сальпинго - отиту следует относить случаи с понижением слуха и нарушенной вентиляцией среднего уха, но без острой гиперемии барабанной перепонки и без болевых ощущений в ухе, а к острому воспалению среднего уха. причислять все остальные случаи острого катарального отита.
Картина втянутой барабанной перепонки может сразу же измениться после удачного вдувания воздуха через Евстахиеву трубу: ненормальные световые рефлексы исчезают, перепонка становится светлее, молоточек принимает нормальное положение и т. д., то есть барабанная перепонка принимает нормальное положение или даже несколько выпячивается кнаружи. Спустя некоторое время скопление жидкости в среднем ухе и втянутость перепонки могут возобновиться, если просвет трубы снова окажется закупоренным.
Катаральный процесс в Евстахиевой трубе проходит обычные стадии: может постепенно излечиться или же постепенно принимает хроническую форму (гипертрофическую или атрофическую). При долговременном закрытии трубы может произойти коллапс барабанной перепонки, вследствие растяжения и истончения ее ткани. В этом случае истонченная перепонка, подобно мокрой одежде, прилегает к внутренним образованиям барабанной полости: при отоскопии иногда создается оптическое впечатление, что вся барабанная полость обнажена, и что сохранилась лишь рукоятка молоточка. Только с помощью Siegle'вской пневматической воронки или путем продувания через Евстахиеву трубу удается убедиться в существовании барабанной перепонки; после продувания такая перепонка обычно выпячивается в просвет слухового прохода. Хроническое утолщение слизистой оболочки Евстахиевой трубы постепенно влечет за собой рубцовое сморщивание и стойкое сужение и обыкновенно сопровождается и другими последовательными изменениями в среднем ухе: помутнением барабанной перепонки, анкилозом слуховых косточек, образованием тяжей и перемычек, отложением извести на перепонке и т. д. Иногда наблюдается, что и после восстановления проходимости Евстахиевой трубы рукоятка молоточка не принимает своего нормального положения и при исследовании по-прежнему представляется перспективно укороченной. По Korner'y, это объясняется изменением формы молоточка, наступающим вследствие продолжительного втягивания внутрь барабанной перепонки.
Субъективные симптомы при катаральном сальпинго-отите выражаются прежде всего в понижении слуха. Далее, больные жалуются на ощущение полноты, переливания и шумы в ухе, а также на тяжесть всей головы. Иногда в шумной обстановке больные слышат лучше. После сморкания или чихания иногда слух внезапно улучшается (проникновение воздуха через Евстахиеву трубу); во время насморка, пребывания на холодном, сыром воздухе, а также после еды слух ухудшается. Гораздо реже больные жалуются на головокружение, или у них отмечается спонтанный нистагм и еще реже (мне пришлось наблюдать один такой случай) - парез лицевого нерва. Неприятным субъективным ощущением бывает часто отмечаемая аутофония, т.е. сильный резонанс собственного голоса, что, по Bezold'y, объясняется напряжением всех волокон звукопроводящего аппарата. Все субъективные ощущения и понижение слуха обычно в неосложненных случаях немедленно исчезают после продувания Евстахиевой трубы.
Диагноз сальпинго-отита ставится на основании отоскопических данных и результатов акуметрии, при которой обнаруживается нарушение звукопроводимости (басовая глухота и удлиненная костная проводимость). Исследование носовой полости и носоглотки является необходимым и обязательным в каждом случае сальпинго-отита для выяснения причины заболевания. Большую пользу при исследовании носоглотки может оказать оттягивание крючком мягкого неба или осмотр, помимо задней риноскопии, с помощью сальпингоскопа; в отдельных случаях следует прибегать и к ощупыванию носоглотки пальцем. В начальной стадии сальпинго-отита удается увидеть гиперемию и припухлость глоточного устья трубы, а в периоде разрешения нередко удается отметить выделение из устья трубы катарального экссудата, но по большей части трудно подметить разницу в состоянии носоглотки при одностороннем и двустороннем катаре Евстахиевой трубы.
Для диагноза хронических случаев раньше часто применялось зондирование Евстахиевой трубы, при котором предполагалась возможность более точного установления места и степени стриктуры. При этом способе все же легко впасть в ошибку, так как и в нормально функционирующих трубах (см. выше) отмечаются различные степени изогнутости и проходимости.
Острый и хронический сальпинго-отиты отличаются по своим симптомам тем, что при остром катаре обычно держатся признаки или остатки признаков основного заболевания (насморк, фарингит), вызвавшего катар; при остром катаре сильнее выражены субъективные ощущения (шумы, тяжесть в ухе); быстро нарастая, симптомы в большинстве случаев так же быстро и уменьшаются, и среднее ухо приходит к норме вслед за прекращением основной болезни. В хронических случаях симптомы имеют более стойкий характер; в носу и носоглотке обнаруживаются явления не острого, а хронического катара или вообще не отмечается особых патологических изменений; улучшение, наступающее после лечебных приемов, часто оказывается кратковременным, и симптомы заболевания вскоре рецидивируют.
В большинстве случаев прогноз катарального сальпинго-отита можно считать хорошим; необходимо, однако, учитывать наследственную предрасположенность, при которой это заболевание труднее поддается лечению, а также возможность наличия трудно устранимых основных причин (напр., рубцы, злокачественные опухоли носоглотки, гипертрофия миндалины Gerlach'a) или наличие общих болезней в виде ревматизма, подагры, сифилиса и т.п. Однако и в тех случаях, где слух возвращается до практически нормальных размеров, могут остаться стойкие последствия. Так, после длительного закрытия Евстахиевой трубы часто сохраняется втянутость барабанной перепонки; в этом некоторые авторы видят доказательство того предположения, что основной причиной понижения слуха при сальпинго - отитах является одностороннее отягощение барабанной перепонки наружным воздухом, а не ее втянутость. Атрофия барабанной перепонки также остается, хотя бы слух и вернулся до нормы. Происходящий иногда, вследствие сильной втянутости перепонки, вывих сустава между наковальней и стремячком влечет за собой стойкую тугоподвижность слуховых косточек и барабанной перепонки. Стойкими, разумеется, останутся и адгезивные процессы, развившиеся в среднем ухе в результате длительного катара.
Отдельные авторы (Bezold, Scheibe) указывают на зависимость между втянутостью барабанной перепонки и образованием перфорации в Шрапнеллевой мембране с последующим накоплением холестеатомных масс в среднем ухе, а именно: при перфорации в Шрапнеллевой части нередко отмечается сильная втянутость барабанной перепонки. Эти авторы допускают следующее объяснение: при втянутости барабанной перепонки Шрапнеллева часть сильно растягивается выдающимся кнаружи коротким отростком молоточка и постепенно атрофируется; поэтому интеркурентное острое воспаление может легко вызвать перфорацию в Шрапнеллевом отделе,. которая, вследствие атрофии тканей, окажется стойкой, а это, как известно, может повлечь за собою врастание эпидермиса из слухового прохода с последующим образованием холестеатомы в верхних отделах барабанной полости.
Необходимо, наконец, отметить, что хронические сальпинго-отиты подобно другим заболеваниям среднего уха (гнойный отит, отосклероз), могут вовлечь в страдание и лабиринт: в тех случаях, где лечебные приемы оказываются безуспешными, можно нередко убедиться, при тщательном повторном исследовании слуховой способности, в постепенном вовлечении в страдание и внутреннего уха.
При лечении наши мероприятия должны быть направлены прежде всего к устранению основных причин, как, напр., острого рино-фарингита, аденоидных разращений, гипертрофии задних концов носовых раковин и т.п. В острой стадии катара лечебные приемы имеют целью уменьшить набухлость носоглоточного устья трубы для облегчения оттока катарального выделения; здесь применяют кокаин, ментол, адреналин в таком же виде, как и при остром насморке. Для того, чтобы лекарство, вводимое в нос, могло проникнуть в глубину до устья трубы, больному рекомендуется лечь на спину и несколько повернуть голову в соответствующую (больную) сторону. В хронических случаях, особенно в детском возрасте, частая причина сальпинго-отитов заключается в аденоидных разращениях, после оперативного удаления которых нередко получается быстрый и разительный эффект, которого нельзя достигнуть даже длительными продуваниями.
В тех случаях, где причина катара Евстахиевой трубы оказывается преходящей или устранимой (напр., оперативным путем), излишними оказываются и наши дальнейшие лечебные приемы, так как слух быстро достигает нормальных размеров.
В случаях затянувшегося катара, когда острые явления в носу и носоглотке исчезли, а проходимость Евстахиевой трубы не восстанавливается, и при хронических катарах производится продувание, имеющее целью выравнять пониженное давление воздуха в среднем ухе. Не рекомендуется производить продувание при обострении катара в носовой полости и носоглотке, а известная осторожность при продувании требуется в случае атрофического состояния барабанных перепонок. Особую осторожность необходимо соблюдать при продувании, если пациент (особенно дети) впервые подвергается этой процедуре; у больных, испытавших неприятности при первом продувании, зачастую на всю жизнь остается страх перед этим приемом.
Для продувания уха имеются, как известно, три способа: Valsalva, Politzer'a и катетеризация, из которых наибольшим распространением пользуется способ Politzer'a (рис. 7). Способ Valsalv'a применяется только при крайней необходимости: при этом способе врач лишен возможности контролировать силу продувания, этот прием невыполним у маленьких детей, а в старческом возрасте сопряжен с опасностью апоплексии (Troltsch), вследствие сильного повышения кровяного давления в мозгу.
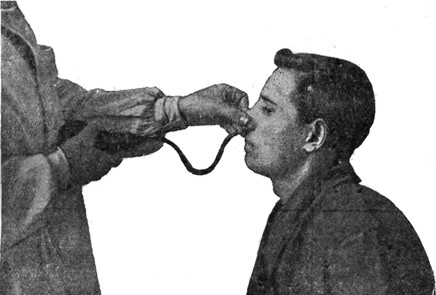 |
Рис. 7. Продувание по Politzer'y. |
Перед продуванием больного заставляют держать голову в наклоненном положении, лицом вниз, около ½ минуты, рассчитывая на опускание жидкости в среднем ухе к Евстахиевой трубе, а в момент продувания больной должен наклоненную вперед голову держать слегка повернутой лицом вверх, в сторону больного уха. При таком положении головы ось Евстахиевой трубы больного уха будет обращена вниз, и при продувании жидкость из среднего уха легче стекает в носоглотку (рис. 8).
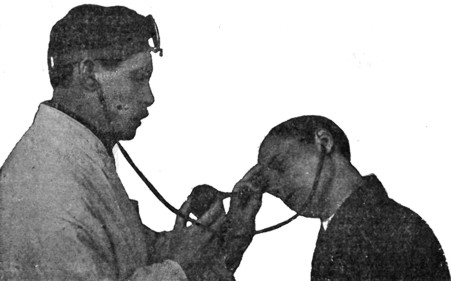 |
Рис. 8. Оптимальное положение головы при продувании (частично по Holmgren'y). |
Успех продувания зависит не столько от силы сжимания баллона, сколько от умения герметически закупорить носовую полость, т.е. от умения герметически закрыть ноздри и нажать баллон в момент подъема небной занавески. В этом случае достаточно уже легкого надавливания (как это рекомендуется проф. В.И. Воячеком) на баллон, чтобы воздух вошел в трубу и среднее ухо, и больной при таком продувании не получит особо неприятных ощущений. Легкое продувание спокойно переносят даже маленькие дети, и это позволяет отказаться от рекомендовавшихся ранее насильственных приемов, в виде укладывания (по Bezold'y) ребенка на спину, вливания в рот воды и т. д. Если маленькие дети боятся продувания и кричат, то все же следует избегать указанных насильственных приемов, так как водою при продувании в таких условиях дети поперхиваются и сильно кашляют; наоборот, крик ребенка (фонация) и нужно использовать для продувания, вместо вливания в рот воды.
Правильность произведенного Роlitzer'овского продувания, т.е. правильно выполненная герметичность закрытия носовой полости, контролируется вздуванием боковых стенок наружного носа в момент нагнетания воздуха. Но случается, что и при правильно выполненном продувании воздух не проникает в барабанную полость из-за сужения просвета трубы.
Удачное попадание воздуха в среднее ухо контролируется: 1) по субъективным ощущениям больного, 2) по изменению картины барабанной перепонки, 3) с помощью выслушивания через отоскоп и 4) посредством ушной манометрии, позволяющей одновременно судить и о тонусе барабанной перепонки при различных ушных заболеваниях (В. И. Воячек).
После продувания в громадном большинстве случаев больные тотчас заявляют, что слух стал лучше и что ухо "отложило". Вслед за продуванием, при жидком транссудате и при просвечивающей перепонке, можно наблюдать в барабанной полости многочисленные пузырьки, быстро движущиеся в разных направлениях,- это воздушные пузырьки вспененного продуванием транссудата. Кроме того, на барабанной перепонке появляется гиперемия, чаще всего вдоль рукоятки молоточка, исчезает или уменьшается втянутость перепонки; иногда атрофическая перепонка (целиком или ее отдельные атрофические участки) выпячивается кнаружи в виде пузыря. Если выслушивать ухо больного через резиновую трубку - отоскоп Lucae (это удобнее делать при продувании через катетер), то в момент продувания при прохождении воздуха через Евстахиеву трубу выслушиваются хрипы различного характера (влажные, крепитирующие, сухие), в зависимости от количества жидкости в среднем ухе и от степени сужения просвета трубы (при нормальной Евстахиевой трубе получается шум, похожий по тембру на везикулярное дыхание). Ушная манометрия позволяет объективно судить о подвижности и тонусе барабанной перепонки. Особый прибор - ушной обтуратор - вставляется в наружный слуховой проход и герметически его закрывает; просвет обтуратора соединяют с небольшой прямой стеклянной трубочкой, диаметром около 1 мм (ушной манометр), в которой находится капля спирта. Эта капля, когда прибор соответствующим образом наложен, совершает небольшие ритмические передвижения, т.е. регистрирует пульсовые и дыхательные колебания объема воздуха наружного слухового прохода; экскурсии капли можно зарегистрировать путем фотографирования (В. И. Воячек). В момент удачного продувания капля совершает большой скачок (на 10-15мм) к наружному концу манометра, а при наличии в барабанной перепонке перфорации - капля выскакивает из прибора. Результаты манометрического исследования бывают двоякими: или капля в манометре после продувания, сделав скачок кнаружи, сама по себе возвращается на свое место (это соответствует нормальному тонусу), или же капля после скачка на свое место не возвращается (это соответствует уменьшению или потере тонуса).
Часто продувание по Politzer'y лучше удается через противоположную ноздрю (Н.П. Симановский).
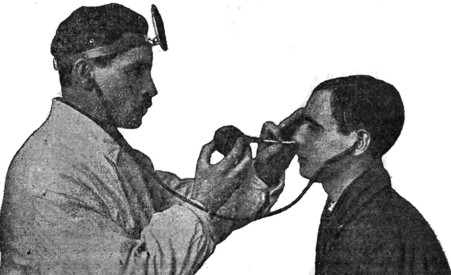
Катетеризация Евстахиевой трубы (рис. 9) в настоящее время применяется сравнительно редко: она практически непригодна у детей и даже у взрослых пациентов нередко требует предварительной кокаинизации носа и носоглотки; при неправильном введении катетера может произойти повреждение Евстахиевой трубы или образование ложного хода в подслизистой ткани носоглотки, что при последующем вдувании воздуха легко может вызвать тяжелую подслизистую или подкожную эмфизему.
 |
Показанием к продуванию через катетер считается: 1) безуспешность продувания по Politzer'y, напр., вследствие клапанообразной формы глоточного устья трубы, 2) недостаточность небной занавески, вследствие чего не удается плотно замкнуть носоглотку при фонации или глотании, 3) наличие одностороннего ушного заболевания, так как при продувании по Politzer'y вдуваемый воздух одновременно (и даже в большей степени) попадает и в здоровое ухо и понапрасну его травмирует.
В подострых случаях продувания приходится делать не особенно долго, при хроническом страдании требуются повторные сеансы (через 1-2 дня) в течение длительного времени, пока прочно не восстановится нормальная острота слуха.
Перед продуванием и после него необходимо определить состояние слуха. Слух после продувания обычно сразу же улучшается; иногда, в хронических случаях, напротив, в течение первых 1-2 минут слух несколько падает (вследствие происходящей гиперемии слизи- стой среднего уха), и улучшение наступает лишь через 2-5 минут. В тех случаях, где при правильно выполненном продувании и при действительном попадании воздуха в барабанную полость не происходит улучшения слуха, прогноз следует считать неблагоприятным: необходимо, помимо катаральных явлений, учесть возможность наличия и более тяжелого заболевания - отосклероза, или же стойких изменений в барабанной полости (спайки, тяжи, анкилоз суставов, коллапс барабанной перепонки и т. д.).
Многочисленные лечебные приемы, предлагавшиеся в прежнее время, теперь не имеют большого распространения. К числу таких приемов можно отнести вливание различных растворов в среднее ухо через катетер, вдувание паров лекарственных веществ или же порошков. Введение в среднее ухо лекарственных жидкостей при хронических сальпинго - отитах было предложено в надежде на разжижение и рассасывание продуктов воспаления и на большую подвижность ригидных частей. Politzer предлагал, в качестве нежного средства, раствор соды в воде с глицерином и 1-2% раствор пилокарпина. Далее предлагались слабые растворы цинка, йодистого калия, раствор ментола в масле и т. д. Delstanche предложил вливать в среднее ухо oleum vaselini (как средство, разрешающее сращения) в больших дозах (до 3-4 г) в течение продолжительного времени (через день в продолжение 1 - l½ месяца). Наконец, рекомендовались вливания тиозинамина и фибролизина. В настоящее время все эти способы представляют, пожалуй, исключительно исторический интерес, ввиду их практической безуспешности и вследствие возможности возникновения гнойного отита из - за попадания посторонних жидкостей в среднее ухо. В крайнем случае, можно считать показанным осторожное вливание в Евстахиеву трубу нескольких капель вазелинового масла или слабого раствора соды при атрофическом сальпингите, когда в просвете трубы накапливаются корки из засохшей слизи.
Вдувание паров лекарственных веществ (скипидар, ментол, эфир, хлороформ, йод, аммиак) проще всего производить при помощи баллона, через катетер. Предварительно в баллон насасываются из банки, на дне которой налито немного испаряющегося вещества, пары лекарства. Отмечают, что у некоторых больных после подобных вдуваний происходит уменьшение шумов, но и то лишь на короткое время. Повидимому, вдувания лекарственных паров можно считать сравнительно безвредной для уха процедурой, а их лечебное значение - относить только за счет продувания.
Не пользуется теперь большим распространением и бужирование Евстахиевой трубы, так как вообще бужирование стенозов воздухопроводящих путей подчас оказывается и длительным и безуспешным. Возможно, что бужирование, в качестве массажа, может иметь некоторое лечебное значение при сухих, атрофических катарах Евстахиевой трубы. Если при бужировании покажется на буже капля крови, то это указывает на повреждение слизистой оболочки трубы; в таком случае нельзя делать продувания, из-за опасности эмфиземы.
Необходимо упомянуть о парацентезе барабанной перепонки, практикуемом в случаях упорного скопления жидкости в барабанной полости, когда после повторных продуваний жидкость не вытекает в носоглотку или не рассасывается, что может случиться или в результате сгущения транссудата, или вследствие пониженной всасывательной способности слизистой оболочки после повторных катаров. После разреза перепонки следует удалить транссудат из барабанной полости путем продувания, которое, во избежание заноса инфекции, выгоднее делать не через нос, а через слуховой проход. При этом больной должен держать голову в указанном выше оптимальном положении (наклонив голову вперед и в противоположную сторону) и в момент вдувания воздуха фонировать или глотать, чтобы открыть просвет трубы. Перфорация перепонки, при соблюдении правил асептики, закрывается в течение ближайших дней, не оставляя после себя видимого рубца. Schwartze после парацентеза наблюдал до 25% осложнений в виде гнойного воспаления среднего уха, Politzer на 200 случаев имел это осложнение только один раз, а проф. Н.П. Симановский, всегда применявший тщательную дезинфекцию слухового прохода, не имел ни одного осложнения. Следует все же иметь в виду, что, при сравнительной простоте и безопасности этой мелкой операции, она не всегда приводит к цели; подчас достигнуть опорожнения барабанной полости от жидкости удается только после повторного парацентеза, исключить же полностью возможность осложнений после парацентеза нельзя, так как при разрезе перепонки открывается новый путь для внедрения инфекции в среднее ухо, а добиться безупречной асептики в слуховом проходе практически очень трудно. Поэтому при катаральном сальпинго-отите прибегать к парацентезу следует лишь в крайнем случае и лишь после того, как испробованы другие лечебные средства.
В хронических случаях со стойкой атрезией трубы и постоянным скоплением транссудата в барабанной полости бывает необходимо образовать стойкое отверстие в барабанной перепонке, что трудно удается из-за ее сильной регенеративной способности. Denker для этого рекомендует производить Т-образный разрез с завертыванием кнутри образующихся двух треугольных лоскутов перепонки; Жирмунский применяет прижигание краев перфорации хромовой кислотой.
Если продувания не приводят к желаемым результатам, то, с целью уменьшить напряжение втянутой барабанной перепонки, восстановить равновесие слуховых косточек и растянуть спайки в барабанной полости, практикуется вибрационный массаж барабанной перепонки через слуховой проход. Lucae употреблял для непосредственного массажа барабанной перепонки зонд в виде штыка, снабженный пружинным пелотом, надавливая которым на короткий отросток молоточка можно было проделывать массаж косточек. Больные, однако, при подобном массаже испытывают сильные боли и поэтому этот способ в настоящее время не применяется. Hommel предлагал производить пневматический массаж при помощи пальца, вставленного в слуховой проход или плотно нажатого на козелок; кистью руки при этом нужно производить вибрационные движения (150-200 движений в 1 минуту). В заткнутом пальцем слуховом проходе происходит быстрое сгущение и разрежение воздуха, вызывающее колебания перепонки и слуховых косточек. В сущности, некоторые больные сами наталкиваются на этот способ и заявляют, что чувствуют себя лучше после того, как помассируют слуховой проход пальцем. Для пневматического массажа Delstanche предложил специальный прибор (рарефактор), состоящий из металлического барабанчика, в котором воздух сгущается и разрежается при надавливании пальцами; барабанчик соединен трубкой с оливой, вкладываемой плотно в слуховой проход. В случае отсутствия специального аппарата для массажа можно употреблять воронку Siegle или даже обычный Politzer'овский баллон с резиновой трубкой и оливой. Более удобен для массажа прибор Noebel'я; поршень в этом приборе приводится в движение при помощи колеса ручным способом или, лучше, посредством электромотора. Выгоднее производить массаж, пользуясь барабанчиком со втулкой, которой можно регулировать силу размаха поршня.
Перед массажем рекомендуется продуть ухо; массаж производят в течение 1-3 минут; Ostmann советовал делать массаж в течение более длительного времени - до 20 минут сеанс, но это уже рискованно. При атрофической перепонке и в период обострения применять массаж не рекомендуется, так как атрофическая перепонка становится еще более дряблой, а обострение может усилиться.
Предлагалось в свое время (Ильиш) применять двусторонний массаж - со стороны слухового прохода и Евстахиевой трубы (через катетер) с помощью баллона с двумя трубками: в момент разрежения воздуха в слуховом проходе происходит сгущение в Евстахиевой трубе и наоборот.
С.С. Преображенский считает все описанные способы массажа грубым воздействием на барабанную перепонку и на цепь слуховых, косточек, а проф. Верховский указывает на возможность при подобном массаже возникновения кровоизлияний как в среднем, так и во внутреннем ухе. Поэтому Преображенский предложил производить пневматический вибрационный массаж с помощью металлической раковины, края которой для плотного прилегания к коже подхвачены замшей. Эта раковина надевается поверх уха и соединяется подвижным стержнем с гибким валом электромотора. Происходящая вибрация раковины и заключенного в ней воздуха оказывает более нежное воздействие как на барабанную перепонку, так и на все отделы наружного уха.
С той же целью массажа при хронических катарах М.Ф. Цытович применяет фарадизацию среднего уха: один электрод вводится в Евстахиеву трубу, а другой прикладывается на кожу между сосцевидным отростком и нижней челюстью; во время прохождения тока больные ощущают дрожание в ухе, что, вероятно, зависит от сокращений muse, tensoris tympani.
Наконец, можно указать на применение местных тепловых процедур в виде, напр., местного грязелечения (Малютин) путем прикладывания нагретых грязевых лепешек на область уха. Затянувшиеся подострые сальпинго-отиты нередко ликвидируются после нескольких сеансов местного грязелечения. В этом отношении имеем аналогию с теми хирургическими или гинекологическими заболеваниями (инфильтраты, выпоты), при которых грязелечением достигаются положительные результаты. Для применения местных грязевых процедур (что можно делать и во внекурортной обстановке; см. работу Серебренникова и Барышева) грязь размешивают с горячей рапой до консистенции теста и применяют в виде лепешек, температурой в 40-45°. Лепешки накладывают или непосредственно на кожу или же грязь завертывают в полотенце и прикладывают в виде припарки. Каждая процедура продолжается 20-30 минут, вовремя которых остывающую грязь несколько раз сменяют или же поверх грязи навертывают полотенца и прикладывают грелки с горячей водой. Лепешки накладывают на соответствующее ухо (заткнутое ватой), причем они захватывают почти всю половину головы.
Хронический сухой (атрофический) катар Евстахиевой трубы обычно сопровождается не закупоркой, а расширением и зиянием ее просвета, вследствие атрофии слизистой оболочки. Воздух при таком состоянии трубы чрезмерно свободно проникает в среднее ухо, что также может нарушить слуховую функцию, обусловить ощущение тяжести и полноты в ухе и аутофонию (или тимпанофонию, по Bezold'y.) Помимо местных причин, в виде резко выраженного атрофического ринита, это состояние часто вызывается быстро развивающимся упадком питания во время тяжелых общих заболеваний, напр., при туберкулезе. Атрофическая форма хуже других поддается лечебным мерам, которые здесь должны быть направлены к лечению атрофического ринита и, главным образом, к устранению расстройства питания и к лечению основной болезни, напр., туберкулеза.
Указанные выше вливания и вдувания лекарственных веществ в Евстахиеву трубу с известными ограничениями и осторожностью могут быть испробованы при лечении сухих сальпингитов. Korner советует после анестезирования носоглотки массировать трубные валики пальцем. По Hartmann'y паллиативно благоприятно действуют вливания глицерина в слуховой проход, который затем плотно закрывается тампоном. По Bezold'y зияние труб можно устранить, хотя бы на время, путем вдувания в глоточное устье смеси из салициловой и борной кислоты (1:4); происходящее раздражение слизистой оболочки сопровождается временной гиперемией и повышенным выделением слизи, в результате чего просвет трубы может на время закрыться и этим устраняется тимпанофония.
Клиническая характеристика хронических заболеваний Евстахиевой трубы может не всегда совпадать с соответствующим состоянием носовой полости. Так, напр., и при атрофическом рино-фарингите могут возникнуть симптомы закупорки Евстахиевой трубы, вследствие набухания ее слизистой оболочки (ср. частые дакриоциститы при атрофическом рините с явлениями непроходимости слезно-носового канала). Но, наоборот, при явлениях сухого сальпингита, как правило, и в носовой полости имеется атрофический катар, Иногда при атрофическом, сухом сальпингите могут наблюдаться не только симптомы зияния трубы, но и упорные явления истинной закупорки Евстахиевой трубы, вызываемые, напр., корками, насыхающими в носоглотке, а также и в просвете самой трубы. Впрочем, подобное состояние Евстахиевой трубы чаще влечет за собою не только разрежение воздуха в среднем ухе, но и возникновение более серьезного заболевания - гнойного воспаления среднего уха.
|
The requested URL /down.htm was not found on this server.